Je ne sais pas faire grand chose d’autres que de parler de néphrologie. Je suis convaincu que la seule réponse aux assassins, extrémistes, intégristes, fanatiques qui veulent nous faire taire, est de parler encore et encore. Ces gens n’aiment pas le rire, la dérision, l’amour, la musique, la littérature, la science alors rions, aimons, écoutons, lisons, produisons du savoir, apprenons. La meilleure réponse à ceux qui veulent nous faire taire est de parler plus fort que le crépitement des armes automatiques, tous ensemble nous le pouvons.
Alors, je continue mes notes sur l’eau avec les anomalies de la natrémie.
J’ai fait un peu de physiologie dans la note précédente, je vous conseille de la lire avant de poursuivre ici. Les mauvais rapports de nombreux étudiants et médecins avec la néphrologie et en particulier les troubles hydro-électrolytiques viennent d’un refus de se pencher sur la physiologie, ou du moins d’y passer un peu de temps pour comprendre.
Je reviendrais juste sur quelques points importants.
- La natrémie normale est comprise entre 135 et 145 mmol/l
- La natrémie est utilisée comme reflet de l’osmolalité plasmatique qu’on peut calculer simplement (Osmlolalité= (Natrémie+kaliémie)*2 + glycémie). La natrémie reflète le bilan de l’eau. Il faut connaitre l’équation d’Edelman, qui permet de s’y retrouver facilement.

- Quand la natrémie baisse (hyponatrémie), l’eau rentre dans les cellules, les cellules gonflent. On parle d’hyperhydratation intracellulaire.
- Quand la natrémie augmente (hypernatrémie), l’eau sort des cellules, les cellules rétrécissent. On parle de déshydratation intracellulaire.
- Les cellules cérébrales sont les plus sensibles aux variations de la natrémie. Elles s’adaptent pour ne pas trop souffrir quand l’installation du trouble est lente.
- La soif et la sécrétion d’ADH sont stimulées quand la natrémie/osmolalité augmente.
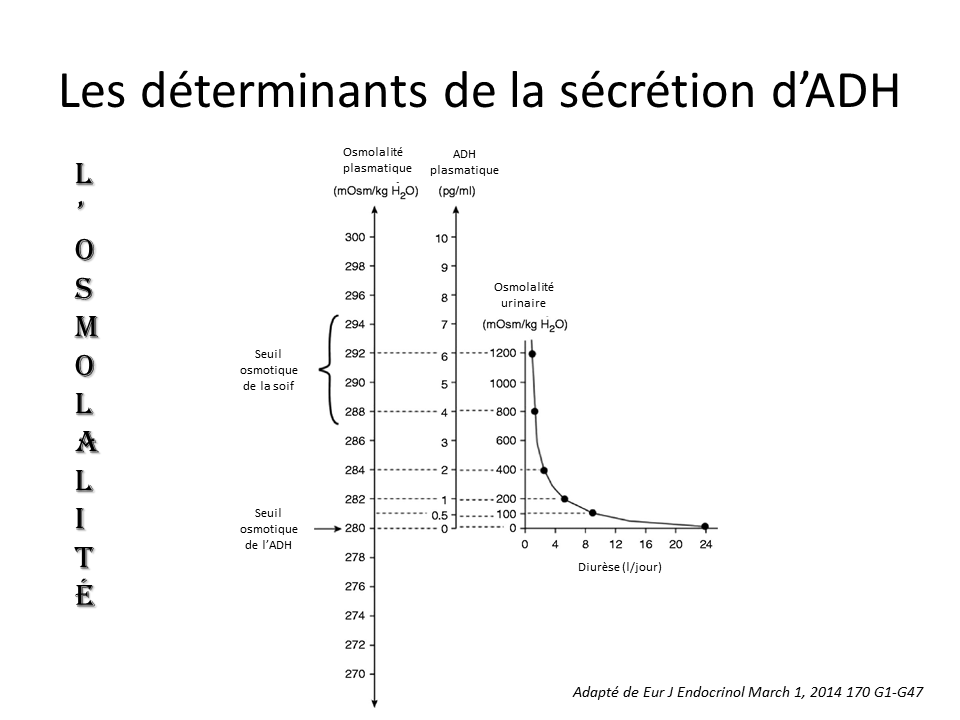
- La sécrétion d’ADH est modulée par la volémie.
 Ce qui fait la mauvaise tolérance des anomalies de la natrémie c’est l’atteinte neurologique. La vitesse d’installation est une des clefs de la tolérance aussi bien dans l’installation que dans la correction. Comme montré dans cette figure adaptée de l’article du NEJM de Stern.
Ce qui fait la mauvaise tolérance des anomalies de la natrémie c’est l’atteinte neurologique. La vitesse d’installation est une des clefs de la tolérance aussi bien dans l’installation que dans la correction. Comme montré dans cette figure adaptée de l’article du NEJM de Stern.
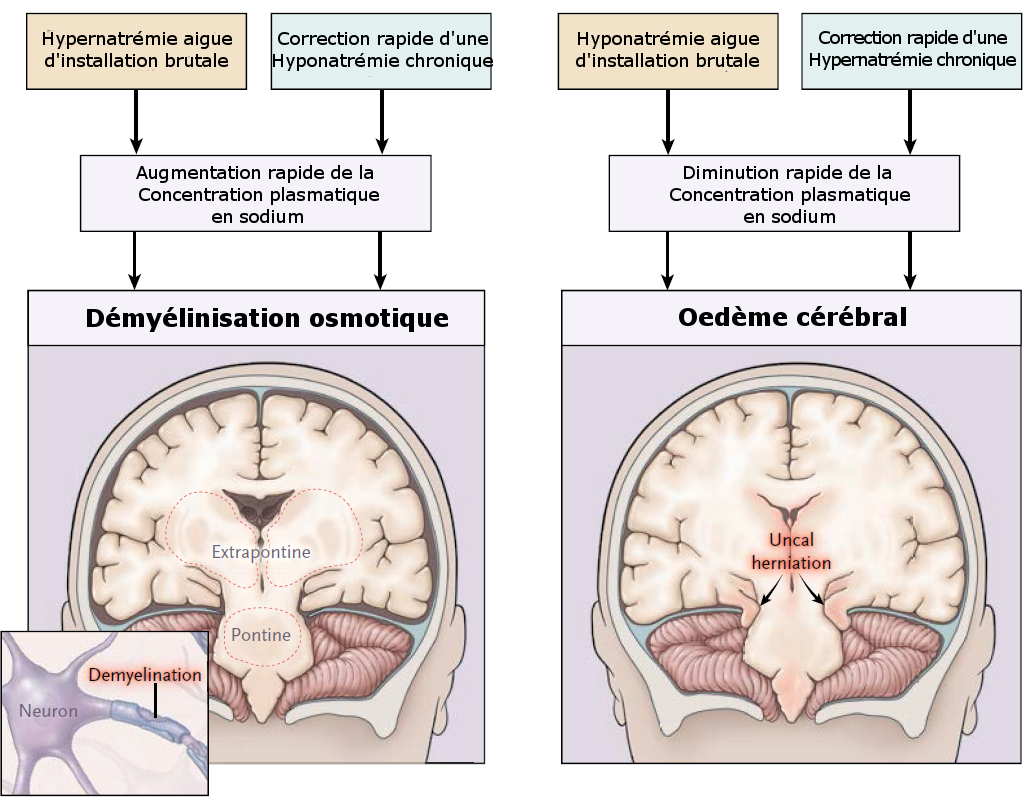 L’installation brutale d’une anomalie du bilan de l’eau expose au même risque que la correction brutale de l’anomalie chronique opposée. Dès que le trouble de la natrémie est installée depuis plus de 48 heures, il y a des risques importants de lésions cérébrales si la correction est trop rapide. Ceci est surtout vrai pour l’hyponatrémie. Je n’ai jamais vu d’œdème cérébrale sur une correction d’hypernatrémie (ce qui n’empêche pas d’être prudent), par contre des myélinolyses centro-pontines, malheureusement, j’en ai vu.
L’installation brutale d’une anomalie du bilan de l’eau expose au même risque que la correction brutale de l’anomalie chronique opposée. Dès que le trouble de la natrémie est installée depuis plus de 48 heures, il y a des risques importants de lésions cérébrales si la correction est trop rapide. Ceci est surtout vrai pour l’hyponatrémie. Je n’ai jamais vu d’œdème cérébrale sur une correction d’hypernatrémie (ce qui n’empêche pas d’être prudent), par contre des myélinolyses centro-pontines, malheureusement, j’en ai vu.
Les cellules cérébrales en cas d’hyponatrémie s’adapte (si elles ont le temps). Pour ne pas trop enfler, elles sacrifient des osmoles (myo-inositol, glutamate, etc). Si la correction est trop rapide, les cellules se déshydratent brutalement n’arrivant pas à reconstituer rapidement le stock en osmoles efficaces. Le stress osmotique est responsable d’une myélinolyse. Les facteurs de risque sont la sévérité de l’hyponatrémie (<105 mmol/l), l’hypoxie, l’hypokaliémie, la dénutrition, l’alcoolisme, le sexe féminin. Dans les supplementary data de l’article du NEJM, il y a un long chapitre sur la physiopathologie de ce drame qu’est la myélinolyse centro-pontine nejmra1404489_appendix. La myélinolyse centro-pontine se traduit par une quadriplégie d’installation progressive et, malheureusement, souvent irréversible.
Pour finir cette longue introduction, vous verrez que mes arbres diagnostiques ont tous la même structure. Je commence toujours par la question:
« Qu’est ce qui pourrait tuer mon patient avant que je ne puisse dérouler mon magnifique raisonnement? »
Se poser systématiquement cette question, qui consiste à savoir si le patient respire, à une tension artérielle correcte, et si il est capable de vous répondre, vous évitera bien des ennuis.
Le rein est un organe d’adaptation. Devant toute anomalie du bilan hydroélectrolytique on doit se poser la question:
« Est ce que la réponse rénale est adaptée à l’agression ou non? »
Il suffit de regarder dans un échantillon d’urine…
L’hyponatrémie est le trouble hydroélectrolytique le plus fréquent. Sa fréquence en hospitalisation est de 5 à 20%. Il est ainsi difficile de ne pas être confronté un jour à cette anomalie du bilan de l’eau. L’hyponatrémie reflète une hyperhydratation du secteur intra-cellulaire, les cellules se remplissent d’eau, en particulier les cellules cérébrales. Elle est définit par une valeur inférieur à 135 mmol/l. Elle a donné lieu à une très belle mise au point, pour aller plus loin je vous la conseille. Avant de se lancer dans l’investigation d’une hyponatrémie, il faut juste vérifier qu’elle existe en récupérant la protidémie, la glycémie. Quand la natrémie est à 120 mmol/l vous cassez pas la tête avec la protidémie. La glycémie par contre…
Il faut doser la natrémie devant tout trouble neurologique.
Avec l’équation d’Edelman vous retrouvez toutes les situations où il y a une hyponatrémie. Pour orienter votre diagnostic, il vous faut quatre données.
 La sévérité de l’hyponatrémie est définie par le niveau de la natrémie, moins de 120 mmol/l est un bon chiffre, et la vitesse d’installation. Regarder la tension artérielle, ausculter les poumons vous aidera à évaluer la sévérité du tableau clinique et orientera votre démarche diagnostique.
La sévérité de l’hyponatrémie est définie par le niveau de la natrémie, moins de 120 mmol/l est un bon chiffre, et la vitesse d’installation. Regarder la tension artérielle, ausculter les poumons vous aidera à évaluer la sévérité du tableau clinique et orientera votre démarche diagnostique.
Après avoir éliminer une urgence vitale, il faut éliminer une fausse hyponatrémie. Il faut ensuite évaluer la réponse rénale. Est ce que le rein fonctionne ou pas? Il y a accumulation d’eau la réponse rénale adaptée est de diluer ses urines, l’osmolalité urinaire doit être inférieure à 100 mosm/l. Si ce n’est pas le cas, il y a antidiurèse donc de l’ADH circulante. Les causes d’hyponatrémies avec réponse rénale adaptée sont des excès d’apport d’eau associées à des défauts d’apport d’osmoles, le buveur de bière par exemple.
 Quand la réponse rénale est inadaptée, c’est le secteur extracellulaire qui vous donnera la solution. Si il y a des œdèmes, vous retombez sur les causes de syndromes œdémateux avec le cœur, le rein et le foie. Il y a accumulation de sel et d’eau.
Quand la réponse rénale est inadaptée, c’est le secteur extracellulaire qui vous donnera la solution. Si il y a des œdèmes, vous retombez sur les causes de syndromes œdémateux avec le cœur, le rein et le foie. Il y a accumulation de sel et d’eau.
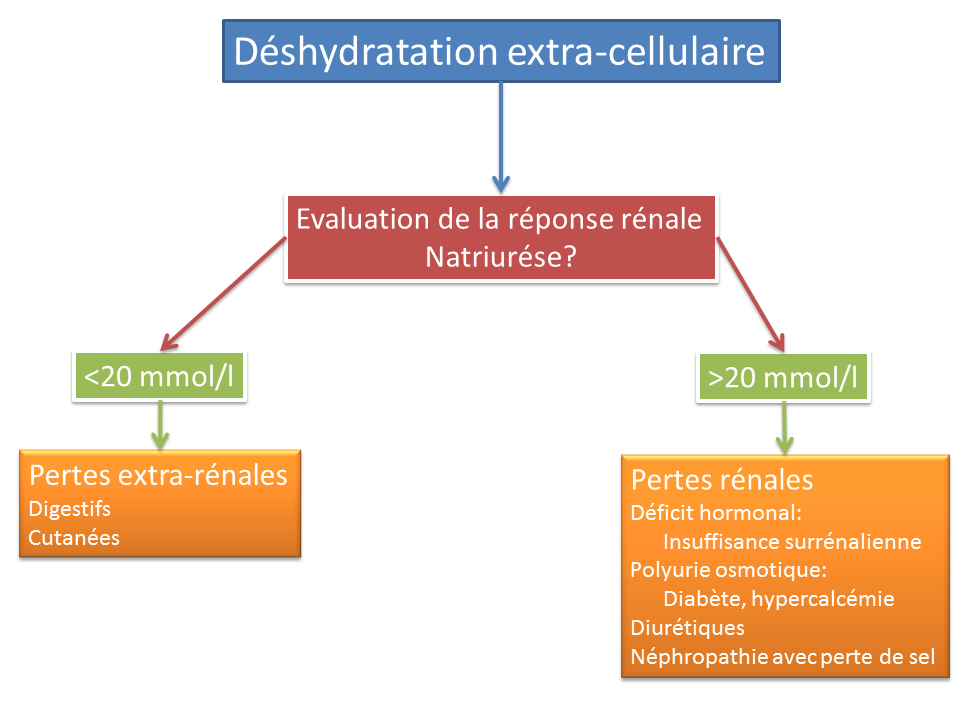
 Si le secteur extra-cellulaire est diminuée (pli cutanée, hypotension), il y a une perte de sel et forcément d’eau, mais la sécrétion d’ADH par l’hypovolémie (sécrétion inadaptée) entraine une augmentation d’absorption de l’eau et en plus la soif est stimulée. Il y a donc une plus grande perte de sel que d’eau et ainsi une hyponatrémie avec toutes ses conséquences. Il faut faire ici attention car la correction de la natrémie peut se faire très vite quand l’hypovolémie est corrigée (arrêt de la sécrétion d’ADH donc induction d’une polyurie). Il s’agit des situations les plus à risque de myélinolyse.
Si le secteur extra-cellulaire est diminuée (pli cutanée, hypotension), il y a une perte de sel et forcément d’eau, mais la sécrétion d’ADH par l’hypovolémie (sécrétion inadaptée) entraine une augmentation d’absorption de l’eau et en plus la soif est stimulée. Il y a donc une plus grande perte de sel que d’eau et ainsi une hyponatrémie avec toutes ses conséquences. Il faut faire ici attention car la correction de la natrémie peut se faire très vite quand l’hypovolémie est corrigée (arrêt de la sécrétion d’ADH donc induction d’une polyurie). Il s’agit des situations les plus à risque de myélinolyse.
 Enfin, si le secteur extra-cellulaire est normal (pas d’œdèmes pas de pli cutané) on parle de sécrétion inappropriée d’ADH (SIADH). Devant toutes hyponatrémies, il faut évoquer la possibilité d’une insuffisance surrénalienne et d’hypothyroïdie (baisse de 0,14 mmol/l de Natrémie pour augmentation de 10 UI de la TSH). Si la cause n’est pas évidente, il faut penser à faire des dosages hormonaux. Personnellement, je fais toujours la TSH.
Enfin, si le secteur extra-cellulaire est normal (pas d’œdèmes pas de pli cutané) on parle de sécrétion inappropriée d’ADH (SIADH). Devant toutes hyponatrémies, il faut évoquer la possibilité d’une insuffisance surrénalienne et d’hypothyroïdie (baisse de 0,14 mmol/l de Natrémie pour augmentation de 10 UI de la TSH). Si la cause n’est pas évidente, il faut penser à faire des dosages hormonaux. Personnellement, je fais toujours la TSH.
 Vous avez dans l’arbre les grands cadres, cancers, poumons, atteintes du SNC et les médicaments. Toutes les situations pouvant s’accompagner de SIADH sont données là.
Vous avez dans l’arbre les grands cadres, cancers, poumons, atteintes du SNC et les médicaments. Toutes les situations pouvant s’accompagner de SIADH sont données là.
Comme je m’aperçois que je suis bavard je ferais une partie traitement dans une autre note. Sachez que la base est la restriction hydrique. Si vous n’êtes pas sur que l’hyponatrémie soit aiguë, il y a plus de risque à corriger vite que lentement. Lentement est une augmentation qui ne dépasse pas les 8mmol/l/24heures.
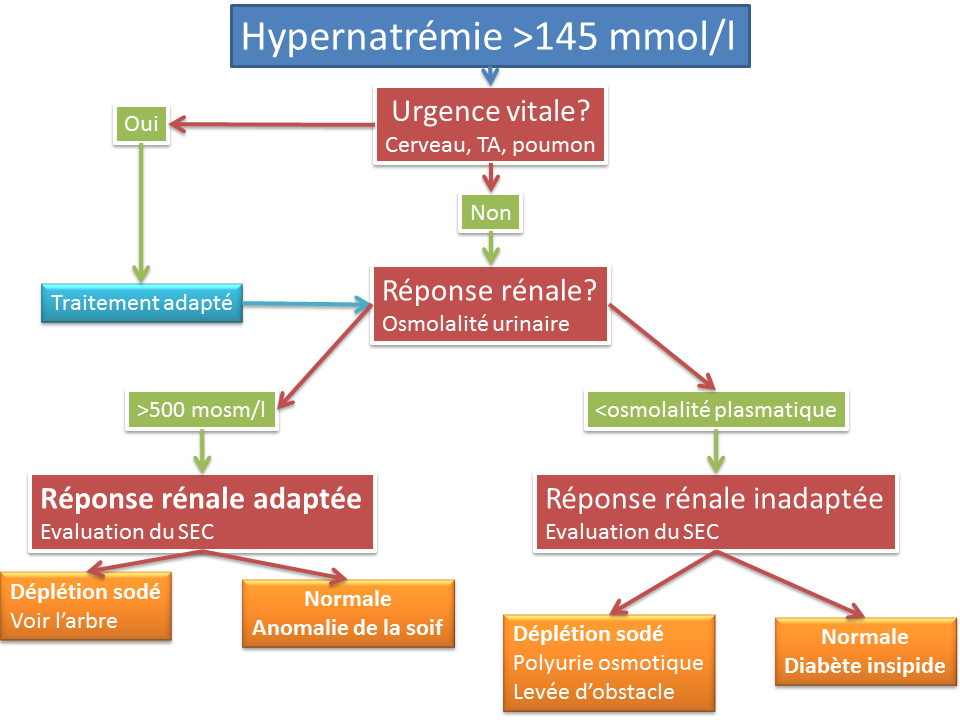
L’hypernatrémie reflète une déshydratation du secteur intracellulaire. Il y a un déficit en eau. L’hypernatrémie ne se voit que si l’accès à l’eau n’est pas libre ou si il n’y a pas de sensation de soif. La soif protège de l’hypernatrémie. Ce n’est pas un trouble très fréquent si on respecte la soif des patients.
L’hypernatrémie est définit par une natrémie supérieure à 145 mmol/l.
Pour l’orientation diagnostic vous avez besoin de l’osmolalité urinaire et de l’évaluation du secteur extra-cellulaire.
 Il y a un manque d’eau, toujours. La situation décrite avec l’augmentation du pool échangeable de sodium ne se voit que dans des erreurs de perfusion ou de dialyse.
Il y a un manque d’eau, toujours. La situation décrite avec l’augmentation du pool échangeable de sodium ne se voit que dans des erreurs de perfusion ou de dialyse.
La réponse rénale adaptée est de concentrer les urines. C’est le diagnostic d’une deshydratation extra-cellulaire, sauf dans les rares cas d’anomalies de sensation de la soif. Si les urines ne sont pas concentrées, soit le secteur extracellulaire est diminuée et vous avez une polyurie osmotique, soit le SEC est normal et il s’agit d’un diabète insipide.
Le diagnostic de l’hypernatrémie est ainsi très simple. Son traitement l’est encore plus, il faut apporter de l’eau. On corrige toujours le secteur intracellulaire avant l’extra-cellulaire sauf en cas de défaillance hémodynamique. Il ne faut donc pas perfuser de sel à une hypernatrémie. L’eau s’apporte soit par voie orale, soit par voie intraveineuse: glucosé à 5% ou glucosé à 2,5%. Il faut bien surveiller la glycémie, surtout chez les patients diabétiques. On peut calculer le déficit hydrique, ce qui permet d’avoir une idée de la quantité à perfuser. Il faut aussi tenir compte des pertes si elles persistent. On évite de corriger au delà de moins 10 mmol/l/24 heures.
Pour calculer le déficit hydrique, souvenez vous juste d’une égalité.
Eau totale habituelle (poids*0,6 ou 0,5)*natrémie normale (140)=Eau totale actuelle*natrémie actuelle. Vous pouvez toujours avoir trois données sur 4. Il est ensuite facile de déterminer le déficit hydrique.
Cette note n’est qu’une introduction aux anomalies du bilan de l’eau. Elle a pour seul but de montrer qu’une approche raisonnée permet de s’y retrouver facilement. Il faut juste se souvenir que la natrémie reflète le bilan de l’eau et pas du sodium…
Aujourd’hui c’est les 80 ans du King, Elvis Presley. Voilà je crois une de ses plus belles chansons. Comme les intégristes n’aiment pas la musique montez le son pour ne pas les voir.


Très clair. Immense merci de la part d’une externe passionnée de néphrologie !
Excellent travail, tes notes sont précieux…
Nous sommes tous Charlie…
Oups.. « précieuses »
Nous sommes tous Charlie…
Je demandais si il y avait quelque part des autre quant à un bilan type à faire pour rechercher les étiologies de siadh une fois le dg confirmé…
En ce qui me concerne je suis assez minimaliste et essaye de prendre du recul après avoir éliminé un max de facteur favorisants (ISRS, douleurs, nausées etc…) Et vous?
Je crois que l’examen clinique et le contexte clinique est la base. Le minimum me semble une radio du thorax, le bilan hormonal et pour le reste uniquement orienté sur la clinique. Si récidivant sans cause évidente, il faut savoir aller plus loin, mais finalement assez rare.
Merci pour ces deux notes sur le bilan de l’eau et de la natrémie (physiologie et pathologie) très intéressantes et claires !
j’ai hâte de voir la note sur la prise en charge de ces hyponatrémies . Chaque jour dans le service de nouvelles hypoNa sont découvertes , au grand désespoir de mes chefs !
Voilà
Ping : Hyponatrémie et diurétiques thiazidiques | PerrUche en Automne