Dans ma manie rein et cerveau, je persiste.
Le premier scanner, que je vous ai présenté, montrait un magnifique hématome sous dural. Bizarre cette manie des médecins de parler d’horreurs comme de choses magnifiques ou passionnantes ou excitantes. Une vraie bande de tordus.
J’ai fait une petite recherche bibliographique sur « hématome sous dural et hémodialyse ». Je vous rassure « glioblastome et dialyse », il n’y a rien. Pubmed vous évitera ce sujet.
J’ai été surpris de la pauvreté de la littérature. Il y a trois séries qui s’intéresse à ce thème. Je ne vous parlerez que des deux articles les plus récents. Pour une revue générale, hors insuffisance rénale chronique terminale, vous avez ça.
- ARTHUR LEONARD et FRED L. SHAPIRO, « Subdural Hematoma in Regularly Hemodialyzed Patients », Annals of Internal Medicine 82, no. 5 (mai 1, 1975): 650 -658.
- Puneet Sood, Grant P Sinson, et Eric P Cohen, « Subdural hematomas in chronic dialysis patients: significant and increasing », Clinical Journal of the American Society of Nephrology: CJASN 2, no. 5 (septembre 2007): 956-959.
- Albert Power et al., « High but stable incidence of subdural haematoma in haemodialysis—a single-centre study », Nephrology Dialysis Transplantation 25, no. 7 (juillet 1, 2010): 2272 -2275.
L’incidence annuel des hématomes sous duraux dans la population des hémodialysés est de 190/100000 dialysés (les deux études). Elle est plus importante que dans la population générale.

La mortalité est élevée: 40% à 30 jours (les deux études).
86% des patients meurent si ils ne sont pas opérés et si l’épaisseur de l’hématome est supérieur à 20 mm et/ou le déplacement de la ligne médiane est supérieur à 10 mm (étude anglaise). Notre patient avait peu de chance.
Si les deux études donnent des résultats globalement équivalents, elles se distinguent par une augmentation nette de l’incidence annuelle (r=0.96, IC: 0.88-0.99) entre 1991 et 2002 aux USA et une stabilité en Angleterre. J’ai tendance à croire la série américaine qui analyse 2793 événements contre 11 dans la série britannique.

Les deux études sont décevantes pour l’identification des facteurs de risques d’hématome sous dural. L’étude américaine car les données recueillies ne sont pas assez détaillées et l’anglaise pour le faible nombre d’événements.
Il est probable que l’anticoagulation, l’atrophie corticale et les variations de volume extracellulaire jouent un rôle dans l’incidence plus élevée d’hématomes sous-duraux chez les hémodialysés. Dans la cohorte américaine, l’incidence est plus faible et stable chez les patients en dialyse péritonéale par rapport aux hémodialysés.
Il serait intéressant d’avoir des chiffres sur la population française de façon rétrospective.
La mise en place d’un registre prospectif national serait un beau travail, utile de surcroit, quand on voit l’incidence et la mortalité associée à cette affection. Il y a 30000 dialysés en France, chaque année, si nous suivons les chiffres anglo-saxons, 57 insuffisants rénaux chroniques terminaux présentent un hématomes sous dural, en 4 ans nous aurions plus de 200 patients. Nous pourrions certainement dégager des facteurs de risques et apporter des informations importantes à la communauté néphrologique d’autant plus que la littérature sur le sujet est pauvre.
En pratique, l’HSD chez le dialysé, ce n’est pas rare, c’est grave. L’épaisseur de l’hématome et le refoulement de la ligne médiane sont des facteurs pronostics. Initier un travail sur le sujet est important.

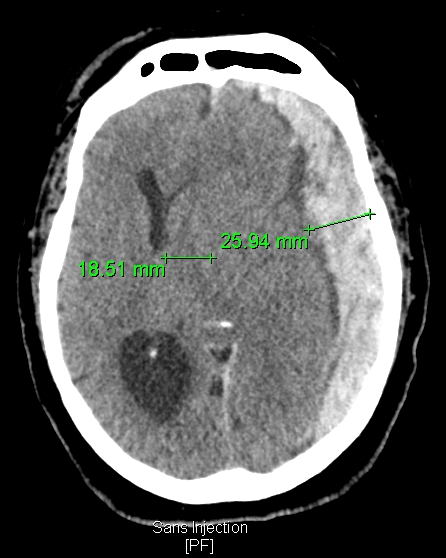

Je ne suis pas neurochirurgien, mais seul un HSD de volume important (volume apprécié par l’épaisseur de celui-ci) a un intérêt à être évacué chirurgicalement (diminution de la morbimortalité).
Que 86% des HSD importants (taille et engagement sous falcoriel) et non opérés (mais pourtant chirurgicaux) meurent, cela ne me surprend guère. Chiffre à comparer à celui des HSD chirurgicaux non opérés dans la population générale (probablement similaire?).
Pour l’incidence plus faible avec la DP: Initie-t-on la dialyse avec des bains à concentration de Na variable? Car il me semble que c’est le cas dans la dialyse conventionnelle. Que les modifications de volume extra-cellulaire (médiées par la natrémie, je présume) soient responsables d’HSD spontanés, c’est connu. Mais les néphros dialyseurs jouent pas mal avec la natrémie en cours de dialyse, non? Les conséquences de ces variations per-procédure sont-elles évaluées?
Pour l’atrophie corticale, je ne vois pas le rationnel…
Je suis d’accord sur ton analyse pour la problématique de l’indication chirurgicale.
La question est pourquoi ces patients ne sont pas opérés? J’ai une réponse mais pas très politiquement correcte, je me la garde.
En DP pas d’anticoagulation alors qu’en hémodialyse, héparine mon amour…
Le volume extracellulaire c’est plutôt le pool sodé alors que la natrémie est plutôt le reflet du pool hydrique. Ce sera plutôt l’hypernatrémie qui est associée à une augmentation du risque d’HSD Pour les profils, ça dépend des endroits…
Inévaluable en retrospectif en multicentrique sur 20 ans, sauf dans quelques endroits de néphrologues obsessionnels.
L’atrophie corticale est un classique FdR d’HSD, le cerveau en diminuant de volume tire sur les vaisseaux qui viennent des méninges et favorisent leur fragilité et donc le risque de saignement.
Désolé pour les réponses tardives, mais très occupé cette fin de semaine.
l evaluation générale et le suivi individuel des procédures d anticoagulation est également un paramètre important difficile à monitorer dans une étude prospective,un beau sujet sur une population ciblée
Chez les dialysés, si le néphrologue fait sont boulot correctement et que les feuilles sont correctement remplies ont doit pouvoir tous recueillir.
Hello !
C’est l’occasion de nous faire un topo sur les « profils de variations de Na » 😀
Je n’ai jamais eu le courage de réfléchir à cette problématique. Merci. Bisou.
nfkb
PS as-tu trouvé un D4 qui veut faire néphro pour se lancer sur le projet de thèse ? Il faut s’y prendre tôt 🙂
Les profils variables, ça sert à rien, on en a fait beaucoup dans tous les sens et ça n’a jamais rien apporté. Donc Na stable tenant compte de la Na de début de dialyse chez les patients.
Pas de D4 trop passionnés, par la néphro, en général ceux qui nous aiment bien partent ailleurs, saleté d’ENC. Avec la filiarisation les choses vont changer, en bien pour nous pas forcément pour la liberté des internes, mais bon les syndicats ont du trouver ça bien d’avoir des œillères…
Bon ça va alors, j’avais retenu ça aussi 🙂 Pas de prise de tête avec les profiles, de toute façon en rea on fait de la dialysette.
Quant au D4, c’est vrai que je comprends mal les syndicats qui ont « accepte » la filiarisation. Lorsque l’on s’étaient battu pour l’appui de garnison avec l’anemf on était tous contre la filiarisation automatique, partout.
Quand j’étais externe les troubles hydro électrolytiques me passionnaient (jusqu’à sous coller sur les AT, pfff) mais je n’ai pas rencontré de Maitre qui m’emmene avec lui dans l’aventure. C’est important un Maitre en Medecine, un bon sujet de billet ça…
Pour la notion de maitre, j’en avais parlé ailleurs à un moment très précis. Voici, ce que j’en disais.
Une mention spéciale à mon chef de service, mon mentor qui m’a fait découvrir et aimer ce métier. Je souhaite à tous les jeunes, étudiants hospitaliers, internes, CCA d’avoir la chance de rencontrer un tel chef. Dans mes nouvelles fonctions, j’espère être à la hauteur de ce qu’il m’a apporté et transmettre ce désir d’excellence et ce soucis du patient.
J’ai rencontré mon maître, lors d’un choix d’externe en cinquième année. Jusqu’à ce choix, je voulais faire de la chirurgie, la relation avec le patient ne me passionnait pas et le coté, j’ai les mains dedans, me plaisait énormément. Je suis allé en néphro pour deux raisons. En P1, la physiologie des électrolytes m’avait passionné. Je m’étais dis qu’être docteur, c’était être capable de comprendre et corriger ces troubles, la néphro me semblait un endroit adéquat pour apprendre. L’autre raison est plus liée à mon esprit de contradiction. Le service de néphro avait la réputation d’être dur avec des horaires impossibles et des visites de la mort, en plus la néphro avait la réputation d’être difficile et intellectuelle. Après un mois dans ce service, je voulais faire cette spécialité. J’ai adoré l’aspect intellectuel et la diversité des patients mais surtout j’ai découvert la relation au malade.
Nous devions prendre la tension artérielle couché debout à nos patients, tous les matins. C’est comme ça, en devant voir tous les jours mes patients que j’ai appris à les aimer, à parler avec eux, à les comprendre ou du moins essayer. Cette obligation de prendre la TA, vécue comme une corvée, a pour moi été une révélation. Je pouvais parler aux gens, ce que je leur disais avait de l’importance, et puis j’aimais ça. Je les écoutais et j’apprenais. Je retrouvais ce que j’avais appris dans mes livres, le puzzle du malade et de sa pathologie se mettait en place au fil des jours. C’était passionnant et excitant.
Il y a eu les visites avec le patron. Deux fois par semaine, nous présentions les dossiers et là pas d’excuses gare à toi si tu n’avais pas recopié les résultats, si tu n’avais pas bien interrogé ou si tu ne savais pas donner la définition du syndrome néphrotique. J’ai adoré cette pression. Le patient était au centre des préoccupations, il n’y avait que lui d’important. Le chef était très présent, visite le dimanche matin aux soins intensifs, au courant de tous les patients, se préoccupant de tout, un vrai chef de service, un exemple.
A posteriori, je crois que ce n’était pas facile de m’avoir comme co-externe. Je bûchais mes patients à la maison, j’ai découvert ainsi pas mal de pathologies néphrologiques. J’ai vraiment aimé ça. Je voulais briller aux yeux de cet homme qui m’impressionnait. Sur une salle de trente lits, à la fin du choix, je m’occupais de 10 patients contre 3 ou 4 pour mes collègues. Quitter ce choix de quatre mois fut pour moi un déchirement. Après le pot rituel, celui qui allait devenir mon maître, me prend à part et me demande ce que je veux faire plus tard. Je réponds de la néphro. Il sourit, il me dit que je serais toujours le bien venu, je devais faire attention à ce que les petits cochons ne me mangent pas et continuer à travailler dur. J’étais fier, très fier, comme externe d’être repéré par cet homme que j’admirais. Ça m’a pas mal poussé.
J’ai réussi l’internat assez bien. J’aurai pu partir à la capitale, mais j’ai préféré rester chez moi et apprendre la néphrologie au contact de cet homme qui m’avait tant impressionné. Ma première année d’internat se résumât au service de néphrologie. Ce fut ma maison, j’ai passé plus de temps dans le service que chez moi. Nous faisions 7 à 8 gardes par mois et c’était une famille. J’ai d’ailleurs rencontré ma femme dans le service, un grand classique jeune interne (que certains qualifiés de brillant) et externe de 5é année. Nous ne nous sommes plus quittés. Je n’ai pas quitté ce service. J’ai été externe, interne, CCA, PHU et bientôt PU-PH dans ce service dirigé toujours par la même personne, mon mentor.
Merci monsieur de m’avoir donné l’opportunité de faire ce métier.
je commence à avoir du mal a vous suivre au niveau scientifique mais je ne lâche pas et je m’instruit !