Vous n’avez pas pu échapper à l’étude SPRINT. Les résultats ont été présentés hier à l’american heart association avec publication concomitante dans le NEJM. Il y a je ne sais déjà combien d’éditoriaux, communiqués de presse qui en parlent. Le #NephJC en fait ses choux gras. Est ce qu’il est bien utile que je donne mon avis? Non, mais je vais le faire quand même.
Je suis convaincu de l’importance du dépistage de l’hypertension artérielle et de son traitement. L’HTA est un vrai problème de santé publique, parfois un schéma vaut mieux qu’un long discours alors trois… Pour essayé de vous convaincre j’ai utilisé le super joujou du GDB.
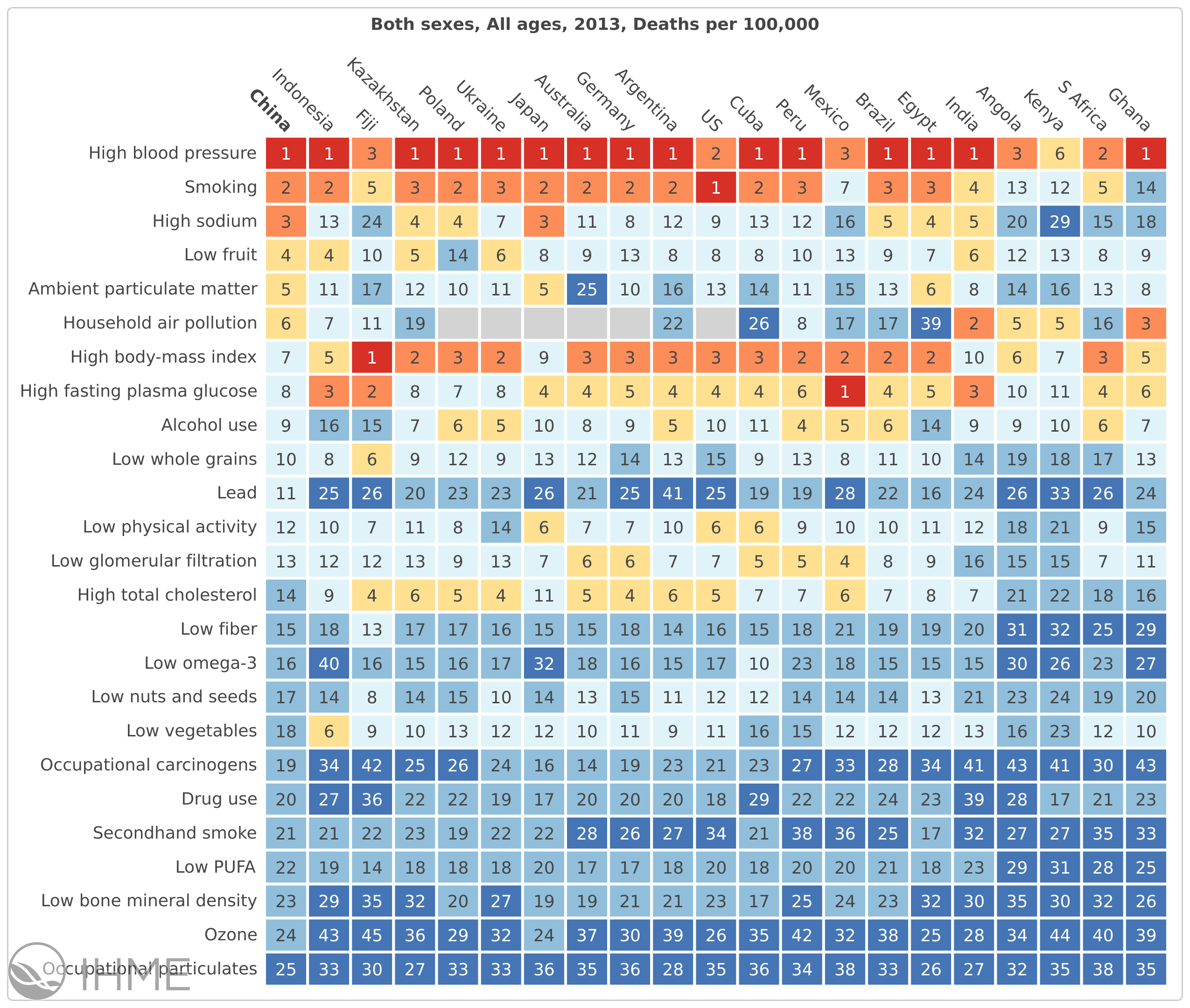
L’hypertension artérielle est le premier facteur de risque de décès dans le monde. Notez que le rein est au douzième rang.
 Ce premier rôle est quasi-universel.
Ce premier rôle est quasi-universel.
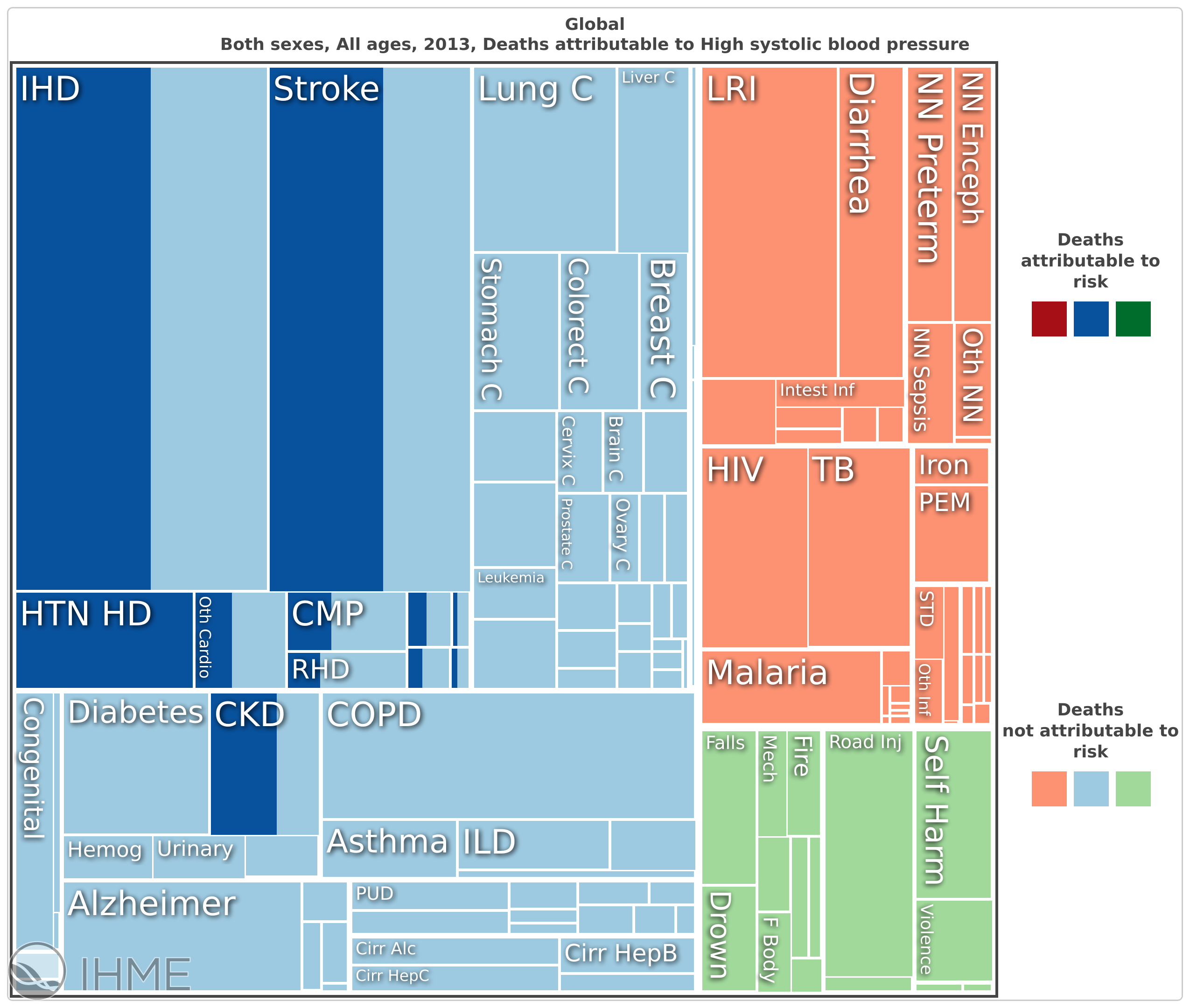
 Cet impact se fait sur un tout petit groupe de maladies comme vous pouvez le voir (IHD:maladie ischémique cardiaque, stroke: Accident vasculaire cérébraux, HTN HD: cardiopathie hypertensive, CKD: maladie rénale chronique). L’impact du facteur de risque est de l’ordre de 50% pour la coronaropathie et l’AVC, 60% pour la MRC et 100% pour les cardiopathies hypertensives.
Cet impact se fait sur un tout petit groupe de maladies comme vous pouvez le voir (IHD:maladie ischémique cardiaque, stroke: Accident vasculaire cérébraux, HTN HD: cardiopathie hypertensive, CKD: maladie rénale chronique). L’impact du facteur de risque est de l’ordre de 50% pour la coronaropathie et l’AVC, 60% pour la MRC et 100% pour les cardiopathies hypertensives.
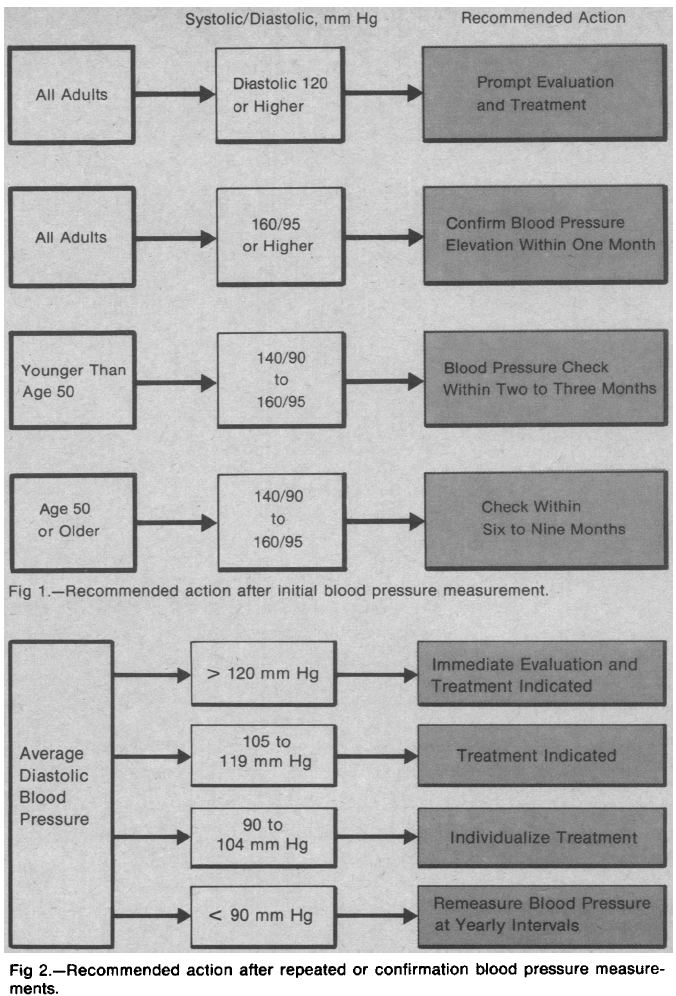
 Ces quelques diagrammes posent bien le problème et l’importance du contrôle tensionnel. Le diagnostic de l’hypertension et les objectifs thérapeutiques sont une bataille de chiffres sans cesse mouvante. Dans le JNC1 (1977), il était recommandé de traité tous ceux avec une diastolique >105mm Hg entre 90 et 104 on réfléchissait. Le seuil de l’HTA était en pratique de 160/95.
Ces quelques diagrammes posent bien le problème et l’importance du contrôle tensionnel. Le diagnostic de l’hypertension et les objectifs thérapeutiques sont une bataille de chiffres sans cesse mouvante. Dans le JNC1 (1977), il était recommandé de traité tous ceux avec une diastolique >105mm Hg entre 90 et 104 on réfléchissait. Le seuil de l’HTA était en pratique de 160/95.
 Dans le JNC8 (2014), on traite à partir de 150/90 mm Hg les plus de 60 ans sans comorbidités et à partir de 140/90 tous les autres. Le seuil d’HTA est devenu 140/90 mm Hg. Je vous conseille de regarder les niveaux de preuves des recommandations.
Dans le JNC8 (2014), on traite à partir de 150/90 mm Hg les plus de 60 ans sans comorbidités et à partir de 140/90 tous les autres. Le seuil d’HTA est devenu 140/90 mm Hg. Je vous conseille de regarder les niveaux de preuves des recommandations.
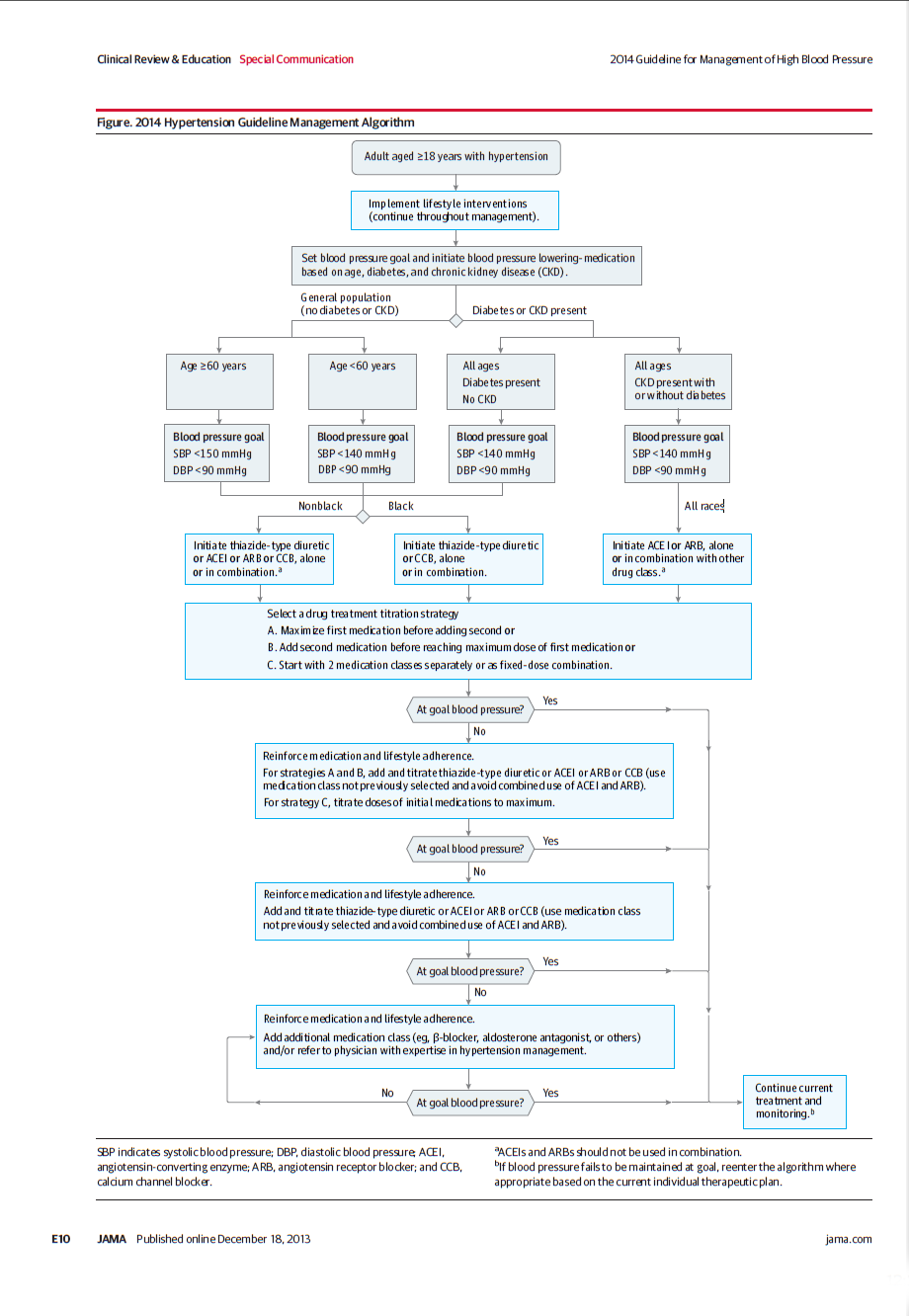 Je vous passe les 2, 3, 4, 5, 6 et 7 qui auront tâtonné au gré des publications. Comme vous le voyez le monde de l’HTA n’est pas simple.
Je vous passe les 2, 3, 4, 5, 6 et 7 qui auront tâtonné au gré des publications. Comme vous le voyez le monde de l’HTA n’est pas simple.
Une immense méta-analyse publié dans le Lancet avait montré que le risque cardiovasculaire diminué jusqu’à des chiffres de systolique de 115 mm Hg. Il était ainsi tentant de proposer des cibles sous les 120 mm d’Hg. Les rares essais à avoir posé la question ont été des échecs. Devant le poids que fait peser l’HTA sur le risque de décès et les évidences observationnelles en faveur d’un less is better. Le NHLBI a décidé de se lancer dans un grand essai randomisé comparant deux objectifs tensionnels, moins de 120 mm Hg de systolique contre moins de 140 mm Hg de systolique, c’est SPRINT (Systolic Blood Pressure Intervention Trial). Vous remarquerez comme ce chiffre de 120 est symbolique, en 1977, on s’agitait quand la diastolique était supérieure à 120 mm Hg…
SPRINT, c’est une énorme machine qui a inclus 9361 patients sur 105 centres avec un labo centralisé, une lecture d’ECG, IRM centralisé et un staff de biostatisticiens dédié. Le cout doit être impressionnant et la base de donnée monstrueuse, nous sommes au début d’une longue litanie d’articles qui vont être publiés à partir de ce mastodonte.
La population étudiée est composée des patients hypertendus (130-180 mm Hg de TAS) de plus de 50 ans avec un risque cardiovasculaire augmenté. Ce dernier est défini par une pathologie CV clinique ou infraclinique autre qu’un AVC, un DFG en MDRD entre 20 et 60 ml/mn/1,73 m2, sans PKD, un risque CV à 10 ans avec l’équation de Framingham sup à 15% ou avoir plus de 75 ans. Il ne fallait pas être diabétique, avoir eu un AVC, avoir une maladie rénale chronique glomérulaire évolutive avec plus d’un gramme de protéinurie, pas d’insuffisance cardiaque sévère etc. Pour plus de détails, les supplementary data sont là. Une fois inclus dans l’étude, ils sont randomisés standard contre intense. Le suivi est mensuel pendant trois mois et trimestriel jusqu’à six ans avec des analyses intermédiaires. La prise de tension est faite en consultation avec un appareil automatique (Model 907, Omron Healthcare), trois prises après 5 minutes de repos et on fait la moyenne.
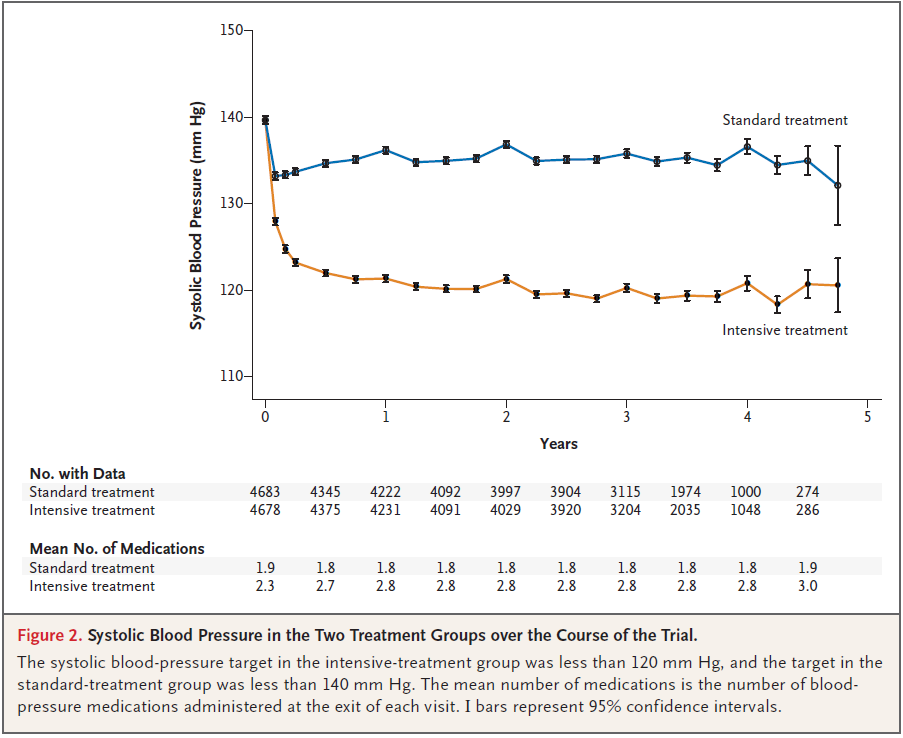
Comment on fait pour obtenir une TAS sous les 120? En pratique en ajoutant en moyenne un médicament par rapport au groupe 140.
 Les classes thérapeutiques les plus utilisées sont les bloqueurs du SRAA suivis de près par les diurétiques. Le processus de titration est très intéressant et peut être utilisé à mon avis en pratique clinique, vous remarquerez qu’ils utilisent la diastolique à un moment et qu’il faut revoir les patients de façon mensuelle si TAS>120…
Les classes thérapeutiques les plus utilisées sont les bloqueurs du SRAA suivis de près par les diurétiques. Le processus de titration est très intéressant et peut être utilisé à mon avis en pratique clinique, vous remarquerez qu’ils utilisent la diastolique à un moment et qu’il faut revoir les patients de façon mensuelle si TAS>120…
 Le critère principal de jugement est un composite: infarctus du myocarde, syndrome coronarien aigu, AVC, poussée d’insuffisance cardiaque, et mort de causes cardio-vasculaire. Les critères secondaires sont chaque élément du primaire suivi du décès toute cause et d’un composite primaire+décès. Il y a enfin les événements rénaux. Pour les patients avec un DFG <60, il s’agit d’une diminution de plus de 50% du DFGe ou du besoin de dialyse ou transplantation. Pour les patients sans altération du DFGe, c’est une diminution de plus de 30% du DFGe. Dans les deux groupes, c’est un doublement de l’albuminurie/créatininurie. La méthodologie est impeccable, analyse des outcomes centralisés et validés par un groupe ne connaissant pas le traitement (obligatoire car pas d’aveugle), calcul d’effectif et du nombre d’événement qui va tomber pile poil, les analyses sont toutes pré-spécifiées, le nombre de perdus de vus dans chaque groupe est ridicule (une centaine) etc. Il n’y aura de ce coté là pas grande chose à dire sauf le choix de la formule pour calculer le DFGe, MDRD, qui a tendance à surestimer l’altération du débit de filtration glomérulaire. Je suis étonné qu’un reviewer n’est pas demandé de refaire les calculs avec CKD-Epi. Mon petit doigt me dit que nous allons voir un papier avec ça. En passant, il y a une étude ancillaire déjà dans SPRINT qui est SPRINT-MIND.
Le critère principal de jugement est un composite: infarctus du myocarde, syndrome coronarien aigu, AVC, poussée d’insuffisance cardiaque, et mort de causes cardio-vasculaire. Les critères secondaires sont chaque élément du primaire suivi du décès toute cause et d’un composite primaire+décès. Il y a enfin les événements rénaux. Pour les patients avec un DFG <60, il s’agit d’une diminution de plus de 50% du DFGe ou du besoin de dialyse ou transplantation. Pour les patients sans altération du DFGe, c’est une diminution de plus de 30% du DFGe. Dans les deux groupes, c’est un doublement de l’albuminurie/créatininurie. La méthodologie est impeccable, analyse des outcomes centralisés et validés par un groupe ne connaissant pas le traitement (obligatoire car pas d’aveugle), calcul d’effectif et du nombre d’événement qui va tomber pile poil, les analyses sont toutes pré-spécifiées, le nombre de perdus de vus dans chaque groupe est ridicule (une centaine) etc. Il n’y aura de ce coté là pas grande chose à dire sauf le choix de la formule pour calculer le DFGe, MDRD, qui a tendance à surestimer l’altération du débit de filtration glomérulaire. Je suis étonné qu’un reviewer n’est pas demandé de refaire les calculs avec CKD-Epi. Mon petit doigt me dit que nous allons voir un papier avec ça. En passant, il y a une étude ancillaire déjà dans SPRINT qui est SPRINT-MIND.
L’étude a été arrêtée, comme de plus en plus souvent malheureusement, de façon anticipée. J’y vois une limite importante.
Les patients inclus sont comparables entre les deux groupes, il y a 1300 patients avec un DFG altéré (DFG moyen de 47 ml/mn/1,73m2) dans chaque groupe, la TA moyenne à l’inclusion était de 139/78 mm Hg avec plus de 65% dont la TAS <145 mm d’Hg. Une cohorte de patients déjà bien pris en charge. 10% ne prenaient pas de traitement.
Ont ils réussi à tenir les objectifs de tension?
La réponse est non, car la moyenne dans le groupe intensif est pendant le suivi de 121,5 mmHg contre 134,6 mm d’Hg pour l’autre groupe. Pour obtenir cette baisse de TA il faut donner en moyenne 2,8 médicaments contre 1,8 au départ, chiffre qui reste stable dans le groupe standard. On a donné plus de médicaments avec des effets qui ne sont pas uniquement sur la TA chez ces patients, en particulier pour les bloqueurs du SRAA, 76% en prennent dans le groupe intense contre 55 % dans le groupe standard. Un des éléments qui fera significativement basculer le critère du bon coté est la poussée d’insuffisance cardiaque. De la même façon, ils prennent deux fois plus de bloqueurs du récepteur de l’aldostérone et 11% de plus de bétabloquants. Toute ces molécules ont des effets bénéfiques sur la survenue de décompensation cardiaque. Il faut garder en tête cette donnée au moment de l’analyse des résultats. Vous noterez que même dans un essai clinique avec des médecins motivés, des patients motivés (ils acceptent de venir très souvent en consultation, j’aimerai avoir cette donnée, nombre de cs en plus dans le groupe intense), il est très difficile d’arriver à avoir une systolique sous les 120 mm Hg. En pratique clinique quotidienne, je ne sais pas si nous y arriverons.
 Les résultats, cet essai est un succès, il y a une diminution significative du nombre d’événements du critère primaire et surtout une réduction de la mortalité globale. Pour éviter un événement du critère primaire, il faut traiter 61 personnes et pour éviter un décès 90 et enfin pour éviter une mort cardio-vasculaire 172 patients. Nous devons nous féliciter de ce résultat.
Les résultats, cet essai est un succès, il y a une diminution significative du nombre d’événements du critère primaire et surtout une réduction de la mortalité globale. Pour éviter un événement du critère primaire, il faut traiter 61 personnes et pour éviter un décès 90 et enfin pour éviter une mort cardio-vasculaire 172 patients. Nous devons nous féliciter de ce résultat.
Faire baisser la TA vers 120 mm d’Hg réduit la mortalité.
Il s’agit d’un message important, qui j’espère, va motiver les patients et les médecins à dépister l’hypertension artérielle et à la traiter de façon optimale.
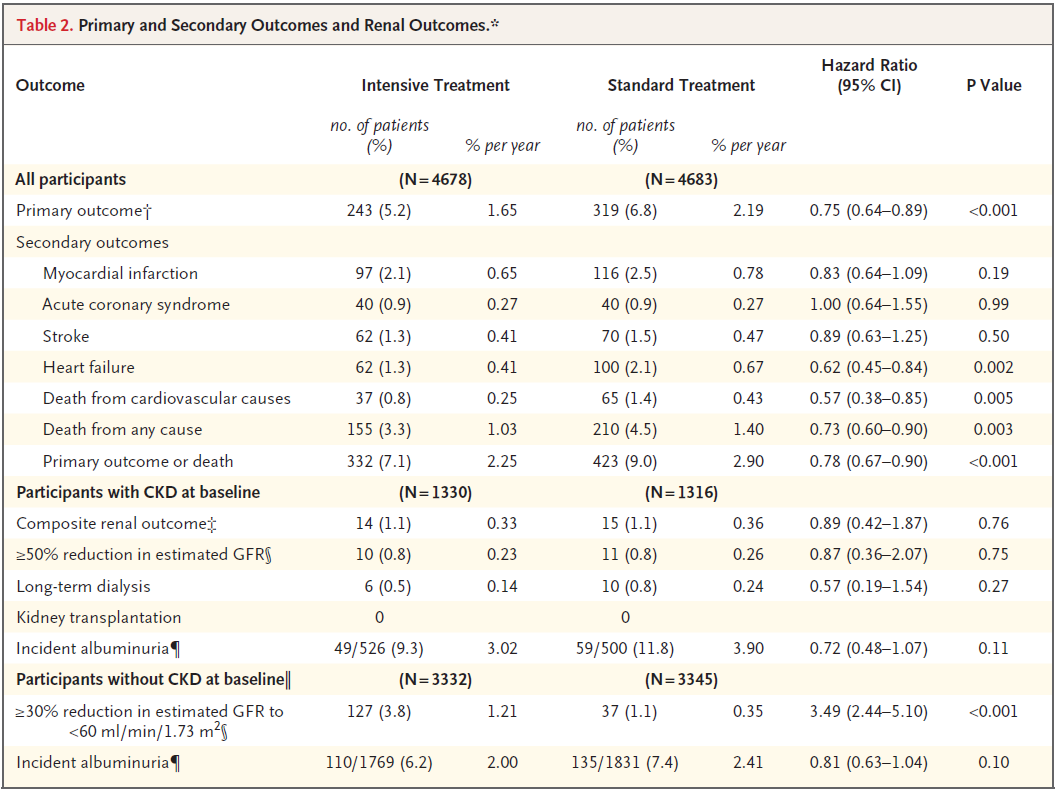 Il y a 76 événements du critère primaire en moins dans le groupe intense (je me permets ce calcul car il y a juste une différence de 5 patients entre les deux groupes) , 19 IDM en moins, 8 AVC, 38 poussées d’insuffisance cardiaque (significatif) et 28 décès CV. Je vous rappelle que ces patients intensifs prennent plus souvent des IEC ou sartans, des bétabloquants et de diurétiques (25% en plus d’utilisation dans la cohorte). On peut se poser la question si des patients avec une insuffisance cardiaque dans le groupe intense n’ont pas été juste mieux pris en charge.
Il y a 76 événements du critère primaire en moins dans le groupe intense (je me permets ce calcul car il y a juste une différence de 5 patients entre les deux groupes) , 19 IDM en moins, 8 AVC, 38 poussées d’insuffisance cardiaque (significatif) et 28 décès CV. Je vous rappelle que ces patients intensifs prennent plus souvent des IEC ou sartans, des bétabloquants et de diurétiques (25% en plus d’utilisation dans la cohorte). On peut se poser la question si des patients avec une insuffisance cardiaque dans le groupe intense n’ont pas été juste mieux pris en charge.
Si vous faites l’addition des secondary et du primary vous remarquerez que j’ai un delta de 93 et non de 76. Quand je fais la somme des événements du secondaire qui participent au primaire j’obtiens 298 et pas 243 pour l’intense et 391 et pas 319. Je présume qu’ils suivent les patients au delà du premier événement qui compte pour le critère primaire. En pratique, un même patient peut faire un IDM puis une poussée d’IC puis mourir. Il comptera une seule fois pour le primaire mais apparaitra trois fois dans les secondaire. Sinon je ne comprends pas.
Concernant les événements rénaux, il n’ y pas de différence chez les patients déjà insuffisants rénaux. Il y en a tellement peu que je ne suis pas sur que nous puissions dire quoi que ce soit. Pour les non insuffisant rénaux, il y a plus de baisse de 30% du DFGe dans le groupe intense que standard. 121 contre 37, ce qui fait de ce critère d’évaluation le plus fréquent dans le groupe intense après le décès. Le nombre de patients à traiter pour induire une altération du DFG est de 37. Ce qui devient important, malheureusement nous n’avons pas assez de données pour vraiment travailler sur le sujet. Est que ceci est survenu en début d’étude suivi d’une stabilisation évoquant un mécanisme fonctionnel éventuellement sur des artères rénales pas nickel? Est ce que ceci s’est installé progressivement ? La différence est importante car dans le premier cas, ceci pourrait être un phénomène bénéfique à long terme, dans le deuxième cela pourrait être plus gênant. L’essai ayant été arrêté à 3 ans et quelques, il n’était pas possible de voir un effet de l’apparition d’une insuffisance rénale sur les événements. J’aimerai savoir si cette altération les rend insuffisants rénaux ou pas, combien de patients avec cette perte de plus de 30% passent sous les 60 ml/mn. Une dernière hypothèse serait un artefact de mesure lié à l’utilisation de MDRD qui n’est pas très bonne en terme de précision pour des DFG >60 mais on ne comprendrait pas pourquoi cet effet serait limité au groupe intense. La communauté néphrologique attend avec intérêt la suite des publications.
J’ai tendance à penser que vu l’efficacité sur les poussées d’insuffisance cardiaque, l’origine est hémodynamique, pour protéger le cœur, il faut faire souffrir le rein.
Pour la mortalité, un traitement intense de l’HTA la réduit, il y a 55 décès en moins dans le groupe intense dont 28 sont d’origine cardiovasculaire, 15 décès en moins sont d’origine indéterminés. J’imagine qu’ils sont cardiaques. Réduire la mortalité CV chez des patients à risque réduit la mortalité globale, CQFD. Vous remarquez que si le primary outcome est tiré par l’insuffisance cardiaque, pour la mortalité CV ceux sont les coronaropathies qui ici font le boulot et les morts subites (bétabloquant mon ami?)
 L’analyse en sous groupe n’apporte pas grand chose car ils sont petits, il y a une tendance vers l’amélioration dans tout les sous groupes même si elle n’est pas statistiquement significative. Il semble que l’approche est bénéfique pour tous. Pour les insuffisants rénaux le message est important, on peut baisser la TA sans risque pour le rein et avec un bénéfice pour le cœur. Le titre de cette note vient de cette analyse de sous groupe, car un des rares à être statistiquement significatif est celui TAS systolique <132 mm Hg. Plus la systolique était basse tôt plus ont bénéficie de la baisse.
L’analyse en sous groupe n’apporte pas grand chose car ils sont petits, il y a une tendance vers l’amélioration dans tout les sous groupes même si elle n’est pas statistiquement significative. Il semble que l’approche est bénéfique pour tous. Pour les insuffisants rénaux le message est important, on peut baisser la TA sans risque pour le rein et avec un bénéfice pour le cœur. Le titre de cette note vient de cette analyse de sous groupe, car un des rares à être statistiquement significatif est celui TAS systolique <132 mm Hg. Plus la systolique était basse tôt plus ont bénéficie de la baisse.
Le prix à payer pour améliorer est plus d’hypotensions, plus de syncopes, plus d’anomalies électrolytiques et surtout plus de poussées d’insuffisance rénale aiguë (le NNH est de 55). Ce n’est pas très étonnant. La baisse de la volémie du à l’utilisation de plus de diurétiques et les perturbations de l’hémodynamique intra-rénale secondaires aux bloqueurs du SRAA sont en cause. Le traitement intense protège de l’hypotension orthostatique, ce qui est logique. Je mets le tableau S5. Il s’intéresse non pas à la fréquence de tous les E2 mais de ceux liés avec certitude au traitement. Je vous conseille de le comparer au tableau du papier.
 Il est difficile de savoir quel est l’impact de ces poussées d’insuffisance rénale aiguë probablement fonctionnelles. Je vous rappelle quand même que de nombreux travaux ont montré que l’IRA a un impact sur la survie et la fonction rénale à long terme.
Il est difficile de savoir quel est l’impact de ces poussées d’insuffisance rénale aiguë probablement fonctionnelles. Je vous rappelle quand même que de nombreux travaux ont montré que l’IRA a un impact sur la survie et la fonction rénale à long terme.
Pour conclure, cet essai montre que la réduction de la TAS avec un objectif <120 mm Hg est bénéfique pour le système cardio-vasculaire et pour la mortalité globale. Le prix à payer est une altération du débit de filtration glomérulaire ou, la révélation de sa vraie valeur, et plus de complications en rapport avec le meilleur contrôle tensionnel qui doivent être gérable avec quelques conseils de bon sens (pas d’AINS, arrêt des diurétiques et IEC/sartans quand diarrhées). Je ne sais pas si c’est le contrôle de la TA en lui même ou simplement l’augmentation de la charge en médicaments qui améliore le pronostic, finalement peut importe.
Il est évident que cette étude va changer les recommandations, le prochain JNC9 aura peut être comme définition de l’HTA chez les patients à risque cardiovasculaire de plus de 50 ans, dont les IRC, un chiffre de 120 mm d’Hg qui devra déclencher un traitement. La dégradation de la fonction rénale pose des questions malgré tout, j’espère que nous aurons rapidement des analyses plus fouillées sur le sujet, pour conclure. En attendant, ce travail doit nous inciter à un meilleur contrôle de la pression artérielle en consultation. Je ne suis pas sur de pouvoir atteindre chez beaucoup de patients ce 121 mm d’Hg, mais ceci permet d’alimenter la discussion avec le patient. Si vous voulez diminuer vraiment la TA il faudra voir votre patient tous les mois. Cette charge supplémentaire aura un impact sur le système de santé important en terme organisationnel et de coût.
Cette remarquable étude mérite qu’on en fasse la publicité. Elle nous donne de solides arguments pour baisser la pression artérielle chez nos patients. Avant de généraliser, j’attendrai quelques résultats de plus.


Tant d’entousiasme laisse pantois.
Mon expérience interne (qui ne vaut que ce qu’elle vaut) est tout à fait inverse (mais faire des essais cliniques chez un sel médecin est bien hasardeux.
Voici une première (la première qui me paraît vraiment fondée dans les nombreuses que j’ai lues) critique. http://www.curingmedicare.com/#!The-SPRINT-Blood-Pressure-Study-Small-Numbers-Questionable-Significance/c1q8z/5643e9520cf2708e00169405
Bonne journée à tous.
Merci de cette référence qui confirme ce que je dis. Comme ça je n’ai pas l’impression de faire fausse route. Il est probable que l’amélioration des outcomes soit juste du au fait qu’on ajoute des médicaments qui diminuent le nombre de poussées d’insuffisance cardiaque et de coronaropathies. Je suis sur de l’avoir écrit, encore faut il lire. Mon enthousiasme est limitée par le fait que je donne les NNH qui montre qu’il y a des effets secondaires et que ces NNH sont supérieurs au NNT de façon systématique. Après je pense que cet essai est très intéressant qu’on peut augmenter la posologie de médicaments et qu’on peut faire mieux pour certains patients. Ensuite je suis convaincu que ce sera difficile de l’appliquer. Si je me suis amusé à donner le nombre d’événements plutôt que des % ce n’est pas anodin.
Salut,
merci, j’attendais ton analyse et/ou celle de JM.
Deux questions de béotiens :
– un NNT aussi élevé correspond-il à quelque chose de fréquent dans ces travaux de prévention ? Environ 200 patients traités et exposés à des risques pour sauver une vie, c’est bien ou c’est sujet à question ?
– quid des objectifs primaires si composite ?
Merci
Je trouve le composite pas mal et relativement classique, il ne prend que des choses avec un lien entre elle, sauf la poussée d’insuffisance cardiaque, ce qui est nouveau. En NNT on est pour la mortalité à 90 et pour le primary outcome à 61, c’est assez haut. Je donne les NNH pour montrer qu’on risque plus souvent d’avoir des soucis comme l’augmentation de créat qu’un bénéfice, c’est à mettre en balance. Je ne vais pas encore changer ma pratique, je le ferais chez ceux capables d’arrêter les médicaments au bon moment, qui ne prendront pas un AINS n’importe comment. Mais bon ce n’est pas tous les jours qu’avec un FdR aussi fréquent on observe un effet de l’intervention thérapeutique alors même que l’objectif n’est pas atteint et avec une cohérence avec les études observationnelles.
Bonjour
C’est quand même difficile de mettre en balance une poussée d’insuffisance rénale réversible d’un côté, et un infarctus ou un AVC de l’autre. Mais il est clair que le bénéfice obtenu sur la mortalité n’est pas gratuit en terme d’effets indésirables.
Je suis d’accord. Je dirais même que si on assume pas les effets secondaires, ce n’est pas la peine de prescrire des médicaments. Il faut informer le patient et participer avec lui à la décision.
Pardonne moi, mais j’ai encore une question de ma culture gé :
les patients vous rapportent-ils beaucoup d’effets indésirables des bloqueurs de l’aldostérone et des bétabloquants ?
Avec les ARM, globalement très peu voire pas.
Pour les BB, je ne les utilise que très peu dans l’hypertension artérielle. J’ai bien plus de recul dans l’insuffisance cardiaque
J’utilise peu d’antialdostérones, j’ai du mal à répondre, mais il y a des gynécomasties aucun doute. Pour les bétabloquants, il y a des effets secondaires, je trouve que le plus fréquent pour les lipophiles sont les cauchemars. Les troubles de l’érection chez l’homme ne sont pas rares. A 120 de systolique il y a du avoir quelques soucis de ce coté là.
Quelques remarques en vrac sur cette étude
– L’étude est institutionnelle, ce qui évitera déjà des discussions infinies sur les liens d’intérêts potentiels
– En ciblant 120 mmHg, ils parviennent à 121 mmHg. Comme pour les dyslipidémies, l’intérêt d’abaisser les cibles permet surtout d’abaisser le chiffre moyen de la population : les recommandations disent 140 mmHg et 1 g/l de LDL-c, vous aurez 150 mmHg et 1,2 g/l dans la vraie vie. Dites 120 et 0,7, vous aurez 130 et 0,9. Et tout le monde est content.
– Dès le début de l’étude, les patients sont traités par 1,8 molécules. Mais il n’est pas dit lesquelles. Or l’effet sur la pression centrale et sur la morbimortalité n’est pas la même entre un thiazidique, un IEC, un ICa ou un bétabloquant. Et dans les ICa, ils pouvaient choisir entre diltizem ou amlodipine : ce n’est pas tout à fait la même chose….
– Si on regarde le protocole, dans le groupe < 120 mmHg, ils devaient choisir thiazidique +/- IEC +/- ICa à la première consultation ; alors que dans le groupe je suis donc tout à fait d’accord avec ce que vous avez dit sur le rôle des IEC/BB/diurétiques dans la diminution des évènements. Une analyse des données stratifiée selon le type de molécules et la pression artérielle serait plus pertinente.
– La baisse du critère primaire est famélique en valeur absolue. Et totalement contrebalancée, numériquement parlant, pas les effets secondaires. Mais vaut-il mieux être vivant avec un effet secondaire ou mort 😉 ? Qu’entendent-ils par hypotension (ou anomalies hydroélectrolitiques, ou bradycardie) par exemple ? S’agit-il d’hypotension manométrique ou clinique, symptomatique (test d’hypotension orthostatique systématique ?) ? J’ai des patients insuffisants cardiaques à 90/50 mmHg qui se portent comme des charmes, asymptomatiques. La bradycardie est-elle cliniquement pertinente : s’il font de l’hypotension asympathicotonique, des pauses nocturnes longues, des BAV de haut degré ou de l’insuffisance chronotrope marquée, oui ; sinon, non…
– et j’en oublie probablement mais il se fait tard 😉
Pour moi, étude intéressante, mais j’attends des précisions pour y voir plus clair. Il n’empèche que le protocole pour PAS < 120 mmHg est interessant. En attendant, je continue de cibler une PA inférieure à 135/85 mmHg en MAPA
Petit erreur au 4ème point. Il faut lire
– Si on regarde le protocole, dans le groupe je suis donc tout à fait d’accord avec ce que vous avez dit sur le rôle des IEC/BB/diurétiques dans la diminution des évènements. Une analyse des données stratifiée selon le type de molécules et la pression artérielle serait plus pertinente.
Avec mes excuses
Toujours pas pssez (si vous pouvez éditer mon premier post…)
– Si on regarde le protocole, dans le groupe < 120 mmHg, ils devaient choisir thiazidique +/- IEC +/- ICa à la première consultation ; alors que dans le groupe 140 mmHg, il n'ont comme consigne que "Convert to SPRINT medication"
– Le traitement en fin d'étude est totalement différent entre les deux groupes. Je suis donc tout à fait d’accord avec ce que vous avez dit sur le rôle des IEC/BB/diurétiques dans la diminution des évènements. Une analyse des données stratifiée selon le type de molécules et la pression artérielle serait plus pertinente.
Il sépare les effets secondaires très intelligemment entre SAE et SAE conduisant aux urgences, qui permet de penser que tous les événements sont symptomatiques.
Merci pour cette analyse. Restent à mon avis quelques questions. On peut regretter que le rôle de l’ingestion sodique n’ait pas été mesuré précisément. Ne serait-il pas plus simple, chez de nombreux hypertendus, de restreindre les apports de sel plutôt que d’ajouter un nième médicament ? D’une manière générale, une prise en charge nutritionnelle énergique ne serait-elle pas plus efficace sur la morbimortalité globale des hypertendus que l’inflation pharmacologique ?
Bonjour,
J’ai donc écrit un petit billet sur le même sujet. http://docteurdu16.blogspot.fr/2015/11/letude-sprint-vue-de-la-medecine.html
Bonne lecture
Très bon billet, merci
Ping : Moins c’est plus, une nouvelle définition de l’hypertension artérielle | PerrUche en Automne