Le traitement de l’hypertension artérielle résistante est devenu un objectif pour tous les bricoleurs, après la dénervation rénale, voici arriver la création de fistule artério-veineuse. Les cardiologues nous volent tout. Nous dénervions des reins pour les transplanter depuis longtemps, sans grand succès puisque 95% de nos patients transplantés du rein sont hypertendus. Nous faisions des fistules artérioveineuses pour faire de l’hémodialyse et je n’ai jamais vraiment eu l’impression que le contrôle tensionnel était meilleur après. Les hypertensiologues sont de fins renards car ils transforment nos échecs en success stories bien improbables, comme dans un Disney.

Dans le Lancet, prestigieuse revue qui n’a de cesse de courir après la renommée de sa consœur d’outre atlantique, vient d’être publier les résultats d’un essai clinique portant sur l’utilisation d’un matériel médical dont le but est de créer une fistule artérioveineuse entre l’artère et la veine iliaque Rox lancet papier 2015. Ce fantastique produit s’appelle le ROX coupler. Vous pouvez voir une magnifique vidéo sur sa mise en place ici.
Cet essai clinique a inclus 83 patients avec une HTA résistante randomisés en deux groupes, l’un bénéficiant d’un traitement médical et l’autre subissant la procédure de radiologie interventionnelle. Il faut regarder les critères d’exclusion, juste pour savoir si un jour votre patient avec un BMI à 45 qui mange 2 pizzas par jour, boit son petit litron et qui malgré vos conseils et prescriptions garde des systoliques à 176 mm de Hg entre deux paquets de gauloises sans filtres pourra bénéficier de cette avancée majeure de la science biomédicale. Pour pouvoir être éligible à cette merveille de technologie, il ne fallait pas, avoir une HTA secondaire (on vire par définition les patients avec une maladie rénale chronique, ça m’intéresse plus trop du coup), eu une dénervation rénale dans les 6 mois, avoir un DFG<30 ml/mn/1,73m2 (il n’aime vraiment pas les patients avec une MRC), un diabète de type I, une maladie cardiaque instable, des antécédent d’insuffisance cardiaque, d’IDM, d’angor instable, d’angioplastie, de pontage dans les 6 mois précédents. Il ne fallait pas avoir fait d’AVC dans l’année, pas d’artériopathies sévères des membres inférieurs, pas de pathologie veineuse, ni d’HTAP. Ça enlève pas mal de patients quand même, en pratique tout ceux que je vois avec des HTA résistantes. La procédure induit une fistule artério-veineuse de 4 mm. Le besoin d’une anticoagulation est laissé à l’appréciation des centres.
Le critère principal d’évaluation est le changement de pression artérielle à 6 mois en consultation et par une mesure de holter tensionnel. Un critère secondaire amusant et non défini est celui des complications cliniques associées avec l’HTA. Les statistiques sont parfaites. Pour avoir une idée de la difficulté de trouver les patients, et par extension à appliquer ces résultats à la population générale des HTA résistantes, du moins vues par le néphrologue de base que je suis, il a fallu dans 16 centres de référence en un an et demi, identifier 195 patients pour finalement garder les 83 qui vont être randomisés. Cinq de ces patients n’ont pas une HTA résistante car ils ne prennent pas de diurétiques. C’était un critère d’inclusion. Je ne ferai pas de commentaires, c’est difficile la recherche clinique. Seulement 42 patients dans le groupe intervention et 35 dans le groupe non intervention seront inclus dans l’analyse en intention de traiter. Un chose amusante, les deux groupes sont identiques statistiquement parlant bien, mais le tableau qui donne les caractéristiques montrent les populations randomisé soient 44 et 39 patients alors que l’analyse en intention de traité va porter sur 42 et 35, je ne comprends pas pourquoi on ne donne pas seulement les caractéristiques des patients analysés ensuite. Je pense que c’est un point à éclaircir.
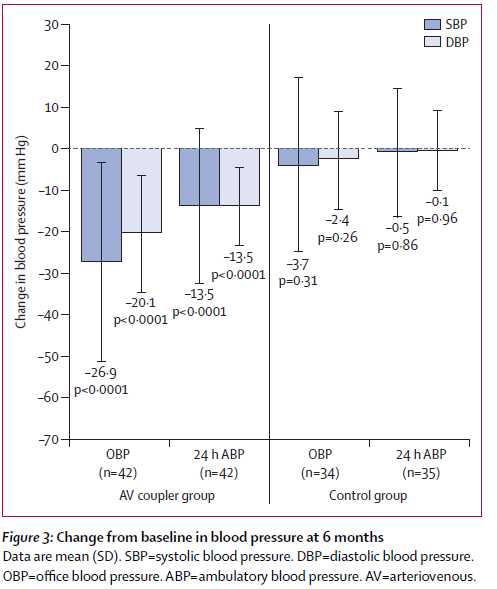
Comme la figure trois vous le montre, au merveille, cette procédure est miraculeuse faisant diminuer la pression artérielle aussi bien en consultation qu’en ambulatoire, alors que les pauvres bougres n’ayant par leur fistule reste avec leur systolique à 170 mm de Hg.
Vous remarquerez en passant que dans le groupe NI, les investigateurs ont perdu les chiffres de TA de consultation d’un patient (34 vs 35). Le pourcentage de diminution est plus important pour la diastolique que la systolique, ce qui peut faire craindre, chez quelques patients en particuliers les coronariens, des soucis.
Onze patients dans le groupe Rox contre 2 dans le groupe NI ont vu le nombre de médicaments diminuer alors qu’il a fallu les augmenter chez 4 patients Rox et 10 NI.
25 patients sur les 42 du groupe Rox ont eu un effet secondaire en rapport avec la procédure. La majorité des complications immédiates ne sont pas très graves, en dehors d’une rétention aiguë d’urine, d’une anémie, d’une thrombose veineuse profonde. Plus gênant est la survenue d’une sténose veineuse symptomatique chez 30% des patients. Sténose nécessitant une veinoplastie dans tout les cas et la pose d’un stent dans 11 cas sur 12. Concernant les complications en rapport avec l’HTA, il est amusant de constater que dans le groupe ROX on garde le chiffre de 42 alors que dans le groupe NI ont est à 39 patients (alors que l’analyse en IT doit porter sur 35 patients). Ce paragraphe est assez obscur du coup. Est ce parce que les événements ont lieu chez 4 des patients disparus entre la randomisation et l’IT? Je crois que nous le saurons pas. Ce papier est assez irritant, plein de petits détails, d’approximations qui continuent dans la discussion, comme si personne ne l’avait vraiment relu.
En pratique, cette procédure réaliser en ouvert diminue la pression artérielle à 6 mois chez des patients avec des HTA sévères et hautement sélectionnés au prix de nombreuses complications. Dans un cas sur trois, il faudra aller mettre un stent veineux dans les mois qui suivent. Notre expérience des sténoses veineuses me fait dire qu’il faudra y retourner plus d’une fois. Ce travail est loin de me convaincre sur l’efficacité de la procédure. Six mois c’est court. Il faudra voir sur le long terme si l’effet persiste, si il n’y a pas de complications en particulier cardiaque et le devenir à long terme des sténoses veineuses. Concernant l’efficacité, je vous rappelle que tant qu’on fait des procédures en ouvert, dans l’utilisation de la dénervation par exemple (voir ce papier français récent), ça marche. Dès qu’on fait une procédure en aveugle, avec un groupe sham (en pratique on pique les patients sans appliquer la sonde d’ablation) on perd le bénéfice observé dans les études ouvertes, cf simplicity-HTN-3. Il est indispensable pour valider l’approche d’avoir les deux groupes qui reçoivent la procédure avec ou sans mise en place du système.
Il est étonnant que le comité d’éthique et les reviewers n’aient pas demandé des données sur le débit cardiaque et la structure cardiaque. La grande angoisse avec les fistules artério-veineuses (FAV) c’est l’hyper débit cardiaque avec un risque d’insuffisance cardiaque. Ce n’est pas pour rien qu’ils ont exclu les patients à risque. Un autre point est le risque de thrombose de la FAV qui n’est pas du tout abordé dans les résultats.
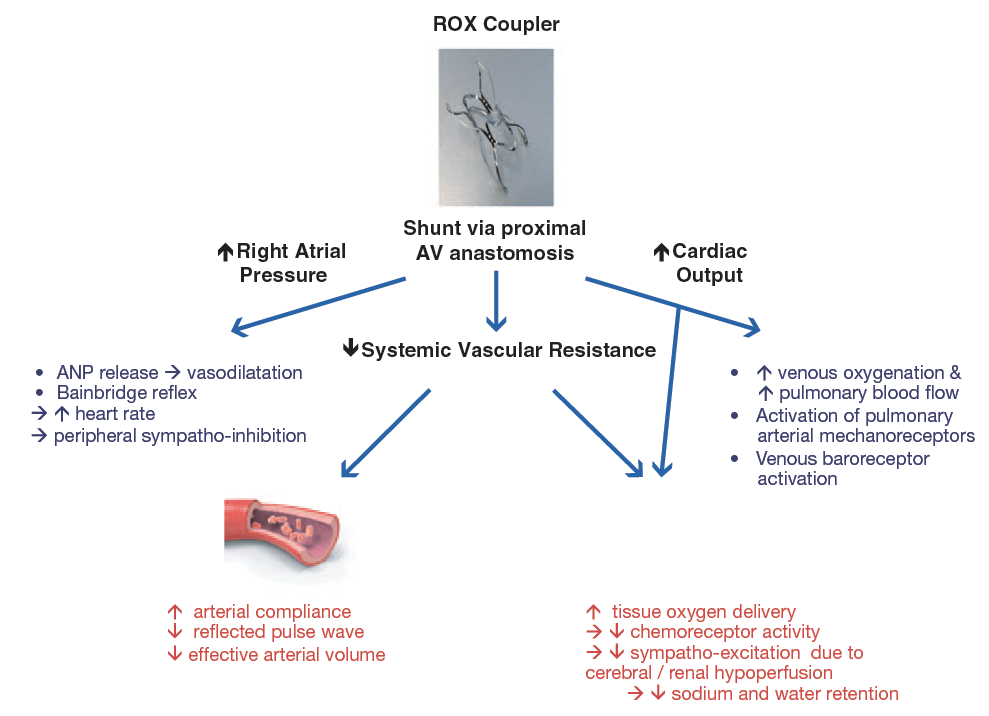
Je suis très loin d’être convaincu par cette approche, je trouve le prix à payer pour faire baisser la TA un peu lourd en terme de complication sur 6 mois, avec un bénéfice sur le long terme qui me parait hypothétique. Si vous voulez connaitre la physiologie de la baisse de la pression artérielle après création d’une FAV, voici une revue Hypertension-2014-Burchell-HYPERTENSIONAHA.114.02925 dont est tirée la figure suivante.
Comme nous faisons créer par nos collègues chirurgiens vasculaires pas mal de FAV chez des patients hypertendus, l’insuffisant rénal est très souvent hypertendu, je me suis demandé si des travaux avaient regardé l’impact sur la TA. Je n’ai trouvé qu’un article s’intéressant à la pression artérielle avant et après création Nephrol. Dial. Transplant.-2011-Korsheed-3296-302(1).
Cet article retrouve une baisse de la pression artérielle avant et après création de 9 mm de mercure en moyenne aussi bien pour la systolique pour la diastolique. La baisse est aussi plus importante sur la diastolique. Les auteurs retrouvent une augmentation de la fraction d’éjection ventriculaire gauche. L’étude s’arrête après trois mois de suivi. Pour des FAV de débits peu différents du Rox coupler, la baisse de tension est de 5% pour la systolique contre 15% et de 12% contre 20%, l’effet semble moins important chez les patients avec une MRC. Un article avec moins de patients ne retrouve pas cet effet bénéfique PIIS0272638602001154.
J’ai trouvé plus d’articles sur l’effet de la fermeture d’une FAV chez des transplantés rénaux. Ils nous arrivent de faire ligaturer les fistules après une transplantation si tout va bien. Dans un des papiers 00007890-200207150-00013, j’ai trouvé ce très joli schéma.
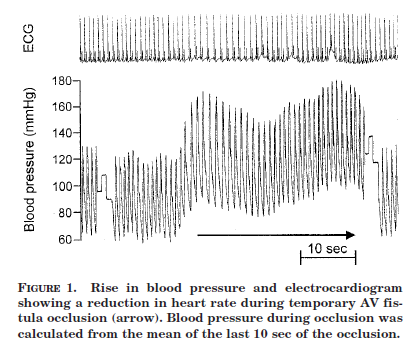 Il montre que l’occlusion aiguë de la FAV entraine une augmentation de la pression artérielle. Après ligature tous les articles vont dans le sens d’une augmentation de la pression artérielle essentiellement diastolique00007890-200802150-00026. Assez paradoxalement, bien que la PA augmente, on observe une diminution de la masse ventriculaire gauche j.1600-6143.2004.00608.x.
Il montre que l’occlusion aiguë de la FAV entraine une augmentation de la pression artérielle. Après ligature tous les articles vont dans le sens d’une augmentation de la pression artérielle essentiellement diastolique00007890-200802150-00026. Assez paradoxalement, bien que la PA augmente, on observe une diminution de la masse ventriculaire gauche j.1600-6143.2004.00608.x.
Si l’effet sur la TA est peu étudié les effets sur le débit cardiaque sont certains. Tous les néphrologues ont eu un patient avec une insuffisance cardiaque à haut débit qui guérie après ligature de la fistule. Sans allez jusqu’au cas impressionnant rapporté par cette équipe japonaise art%3A10.1007%2Fs10157-011-0484-3 (FAV et RAo serré ne font pas bon ménage), il est évident que la création d’une FAV modifie la mécanique cardiaque et augmente les facteurs natriurétiques, comme illustré dans cet article PIIS0272638602001543. Il est naturel de s’interroger sur l’impact à long terme du Rox coupler sur la fonction VG.
Après mes lectures, je me dis que les néphrologues ne sont pas très malins. Nous sommes les Roukys. Nous sommes assis sur un tas d’or que nous n’exploitons pas. Démontrer que la création d’une FAV s’accompagne d’une baisse de la pression artérielle pourrait être un bon élément motivant les patients pour sa création. Il serait assez paradoxal de créer une voie d’abord pour ralentir la survenue de l’événement (la mise en dialyse) à laquelle elle doit servir. Nous pourrions faire un beau travail sur le sujet. Les effets cardiovasculaires méritent d’être mieux étudiés avant de généraliser la technique du Rox coupler. J’ai le sentiment que les complications veineuses seront une grande limite à son développement.
Je finirai avec ce magnifique papier de 1952 jcinvest00604-0041. Les auteurs ont recruté 17 militaires vétérans de la guerre de Corée avec des FAV traumatiques qui étaient compressibles. Ils ont étudié la réponse rénale à la compression. Un résultat fascinant est son effet sur l’excrétion de sodium. L’arrêt du flux dans la FAV entraine une augmentation de l’excrétion sodée qui disparait après la libération du flux. Ce résultat peut être bêtement secondaire à un effet sur la pression artérielle, ce que ne suggère pas l’article, mais peut être traduire une tendance à la rétention sodée sur le long terme qui pourrait limiter les effets bénéfiques de la création d’une FAV sur les chiffres tensionnels.
Cette nouvelle approche thérapeutique est une très belle occasion de se pencher sur la physiologie du système cardio-vasculaire et d’évaluer l’impact de ce qui est, pour le néphrologue, une procédure banale.


J’aimerais voir une étude utilisant l’impédancemétrie (ou autre technique pour évaluer objectivement la volémie) pour optimiser le traitement diurétique chez les patients avec HTA résistante…
Bonjour,
Je voulais savoir si la FAV créée avec le dispositif du ROX Coupler pouvait par la suite servir d’abord vasculaire dans le cadre d’une hémodialyse? (ce qui représenterait un double intérêt si on étend cette étude à des patients avec une MRC) Je n’ai pas trouvé mention de cette utilisation dans l’article.
Merci de votre réponse et pour cette excellente rubrique!