Un de mes combats est la lutte contre le délire hydrique.
 Cette passion moderne qui est de se trimballer avec une petite ou grande bouteille pour boire avant d’avoir soif. Il s’agit d’une obsession très nord américaine du « 8oz*8 a day ». Récemment, on m’a demandé d’intervenir sur le sujet auprès de nutritionnistes et diététiciens. Je suis arrivé avec mes gros sabots et mon message monomaniaque, suivez votre soif. J’ai un peu surpris. Voici la présentation (Boire ou ne pas Boire plus) dont le cœur se trouve dans cette note. J’ai récemment échangé dans des commentaires avec une grand physiologiste française. Nous n’avions pas tout à fait le même point de vue. Je savais que les résultats d’un essai thérapeutique randomisé allez bientôt être publié sur le sujet. Il s’agit de CKD WIT (le papier est gratuit).
Cette passion moderne qui est de se trimballer avec une petite ou grande bouteille pour boire avant d’avoir soif. Il s’agit d’une obsession très nord américaine du « 8oz*8 a day ». Récemment, on m’a demandé d’intervenir sur le sujet auprès de nutritionnistes et diététiciens. Je suis arrivé avec mes gros sabots et mon message monomaniaque, suivez votre soif. J’ai un peu surpris. Voici la présentation (Boire ou ne pas Boire plus) dont le cœur se trouve dans cette note. J’ai récemment échangé dans des commentaires avec une grand physiologiste française. Nous n’avions pas tout à fait le même point de vue. Je savais que les résultats d’un essai thérapeutique randomisé allez bientôt être publié sur le sujet. Il s’agit de CKD WIT (le papier est gratuit).
Un remarquable travail d’une équipe canadienne, 631 patients stade 3 de la MRC inclus sur trois ans, suivi pendant un an, le critère principal était le débit de filtration glomérulaire estimé (DFGe). L’intervention, un coaching agressif (contact téléphonique répété, des bons d’achats pour des bouteilles d’eau 20/mois, couleur des urines) pour augmenter d’au moins un litre l’apport hydrique dans le groupe intervention.
 Je passerai sur la difficulté des auteurs à inclure les patients (objectif 700 et 1 an et 3 mois de plus que prévu pour inclure). C’est dur la recherche clinique. Il n’y a pas de différence significative entre les deux groupes, age moyen de 65 ans, plus de 60% d’hommes, plus de 40% d’obèses et un DFGe moyen de 43 ml/mn/1,73m2. Ils urinent 1,9L/24. J’en profite pour vous faire remarquer la clairance de la créatinine de 53 ml/mn/1,73m2, toujours intéressant cette différence. Il est vraiment dommage que nous n’ayons pas un DFG mesuré.
Je passerai sur la difficulté des auteurs à inclure les patients (objectif 700 et 1 an et 3 mois de plus que prévu pour inclure). C’est dur la recherche clinique. Il n’y a pas de différence significative entre les deux groupes, age moyen de 65 ans, plus de 60% d’hommes, plus de 40% d’obèses et un DFGe moyen de 43 ml/mn/1,73m2. Ils urinent 1,9L/24. J’en profite pour vous faire remarquer la clairance de la créatinine de 53 ml/mn/1,73m2, toujours intéressant cette différence. Il est vraiment dommage que nous n’ayons pas un DFG mesuré.
De combien les patients augmentent l’apport hydrique avec le support mis en place? Seulement de 0,6 l.
 Il est difficile d’augmenter l’apport hydrique au delà de 3 l sur une longue période. Ce n’est pas une découverte, juste une confirmation. Il y avait un coaching intense dans cet essai. Je vois mal comment il sera possible de faire mieux. Peut être avec des applications…
Il est difficile d’augmenter l’apport hydrique au delà de 3 l sur une longue période. Ce n’est pas une découverte, juste une confirmation. Il y avait un coaching intense dans cet essai. Je vois mal comment il sera possible de faire mieux. Peut être avec des applications…
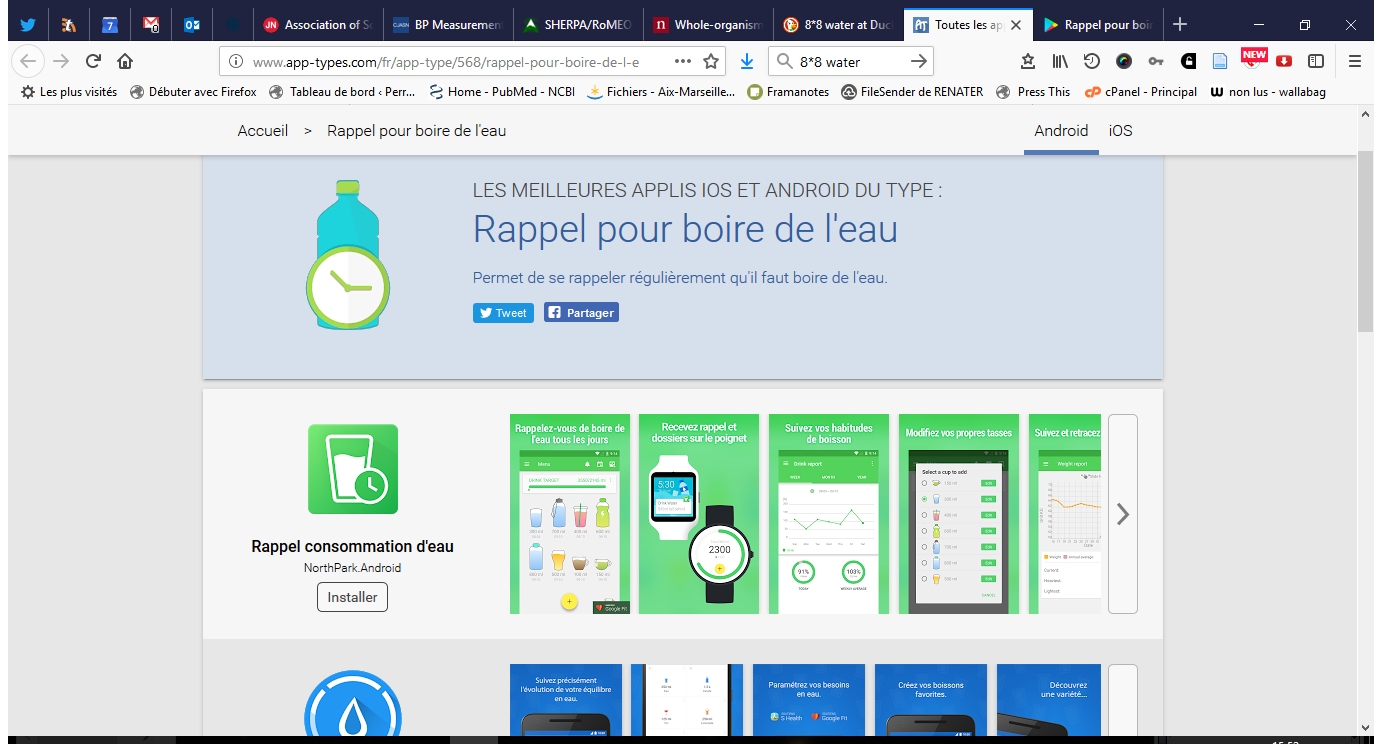 Le critère principal, est ce qu’augmenter son apport hydrique ralentit la dégradation de la fonction rénale sur une période de un an? la réponse est non.
Le critère principal, est ce qu’augmenter son apport hydrique ralentit la dégradation de la fonction rénale sur une période de un an? la réponse est non.
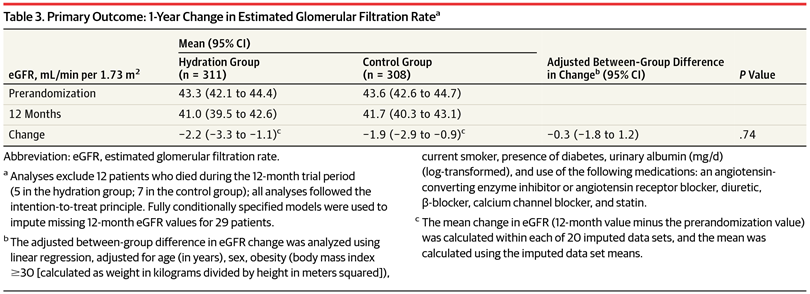 La représentation avec le scatterplot est très parlante.
La représentation avec le scatterplot est très parlante.
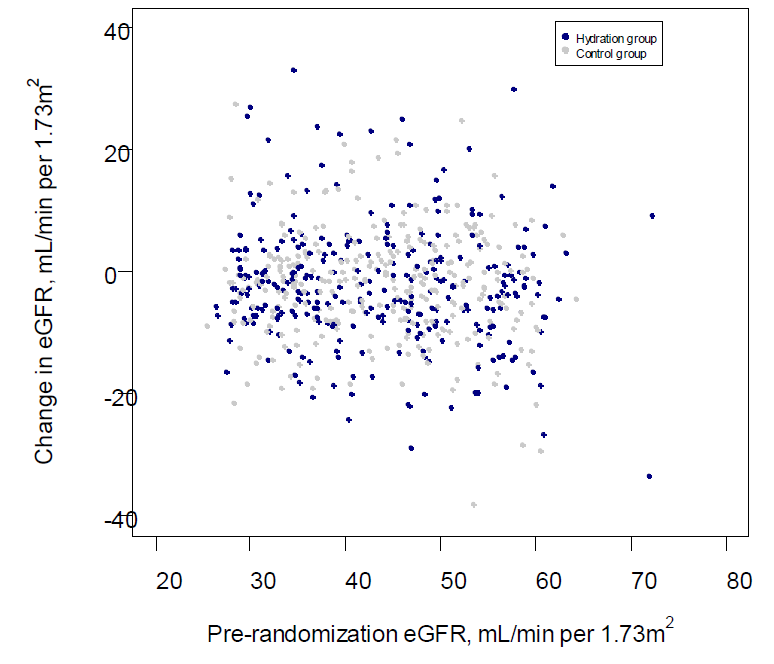 Aucune analyse en sous groupe ou en modifiant le modèle statistique ne permettra de dégager une tendance. Les auteurs ont analysé dans le groupe hydratation, un sous groupe (89), ceux qui à tout les points de mesure ont augmenté leur diurèse de plus de 0,5 l par rapport au départ et dans le groupe contrôle (184) ceux qui ont diminué de plus de 0,5 l leur diurèse durant l’étude. Dans cette analyse, les patients ont une différence de diurèse de 1,5 litre (95% CI, 1.3 to 1.6; P < .001). La différence moyenne de DFGe est de −1,5 mL/min per 1,73 m2 dans le groupe hydratation contre −1,6 mL/min per 1,73 m2 pour le contrôle (95%CI, −1.9 to 2.3; P = .86). Cette analyse ne retrouve pas l’ombre d’une tendance alors que la différence d’apport hydrique est plus que conséquente. Je laisse faire le calcul d’effectif à ceux qui voient en la petite différence l’ombre d’un espoir…
Aucune analyse en sous groupe ou en modifiant le modèle statistique ne permettra de dégager une tendance. Les auteurs ont analysé dans le groupe hydratation, un sous groupe (89), ceux qui à tout les points de mesure ont augmenté leur diurèse de plus de 0,5 l par rapport au départ et dans le groupe contrôle (184) ceux qui ont diminué de plus de 0,5 l leur diurèse durant l’étude. Dans cette analyse, les patients ont une différence de diurèse de 1,5 litre (95% CI, 1.3 to 1.6; P < .001). La différence moyenne de DFGe est de −1,5 mL/min per 1,73 m2 dans le groupe hydratation contre −1,6 mL/min per 1,73 m2 pour le contrôle (95%CI, −1.9 to 2.3; P = .86). Cette analyse ne retrouve pas l’ombre d’une tendance alors que la différence d’apport hydrique est plus que conséquente. Je laisse faire le calcul d’effectif à ceux qui voient en la petite différence l’ombre d’un espoir…
Passons maintenant à ce qui va maintenir l’espoir des gaveurs d’eau. Dans les critères secondaire, il y a une évaluation de la fonction rénale par une mesure de la clairance de la créatinine, un bon vieil UV/P. Et là, miracle…
 Le groupe hydratation voit une augmentation non significative de la clairance de la créatinine et le groupe contrôle une diminution de cette dernière. La différence est statistiquement significative. Comment expliquer cet effet? La créatinine plasmatique n’est pas différente entre les deux groupes.
Le groupe hydratation voit une augmentation non significative de la clairance de la créatinine et le groupe contrôle une diminution de cette dernière. La différence est statistiquement significative. Comment expliquer cet effet? La créatinine plasmatique n’est pas différente entre les deux groupes.
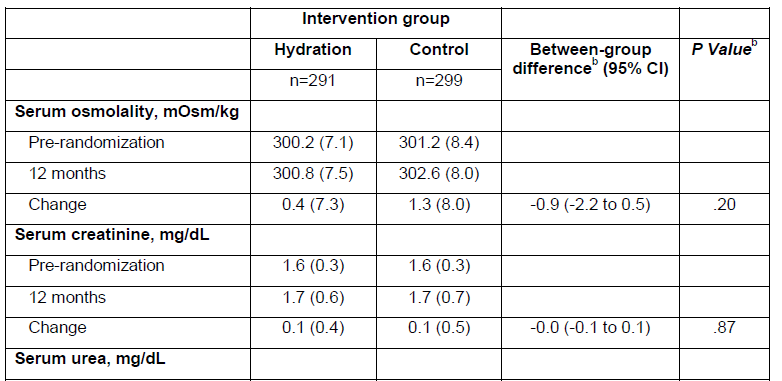 Mais la créatininurie change significativement avec une diminution dans le groupe contrôle et une augmentation dans le groupe hydratation. Vous remarquerez le même sens de variation pour l’urée et le sodium urinaire.
Mais la créatininurie change significativement avec une diminution dans le groupe contrôle et une augmentation dans le groupe hydratation. Vous remarquerez le même sens de variation pour l’urée et le sodium urinaire.
 Le DFGe ne tient compte que de la créatininémie ce qui explique l’absence de différence entre les deux groupes. La différence de créatininurie explique ainsi les modifications de la clairance entre les deux groupes. J’interpréterai ça comme une perte de masse musculaire dans le groupe contrôle et un gain dans celui hydratation. Le poids moyen est stable dans le groupe hydratation 86 kg contre 86 kg par contre le groupe contrôle passe de 88 à 87 kgs. A mon avis ce n’est pas de ce coté là qu’il faut chercher l’explication. Le fait que nous observions la même chose pour l’urée et le sodium fait soit suspecter une modification de régime alimentaire avec la modification d’apport hydrique soit un effet du flux tubulaire. Son augmentation entrainerait une augmentation de la sécrétion tubulaire ou une diminution de la réabsorption tubulaire de certains solutés comme l’urée ou la créatinine. Il est très peu probable que ce soit le reflet d’un ralentissement de la dégradation de la fonction rénale dans le groupe hydratation. Ceci permettra de maintenir l’espoir pour les croyants.
Le DFGe ne tient compte que de la créatininémie ce qui explique l’absence de différence entre les deux groupes. La différence de créatininurie explique ainsi les modifications de la clairance entre les deux groupes. J’interpréterai ça comme une perte de masse musculaire dans le groupe contrôle et un gain dans celui hydratation. Le poids moyen est stable dans le groupe hydratation 86 kg contre 86 kg par contre le groupe contrôle passe de 88 à 87 kgs. A mon avis ce n’est pas de ce coté là qu’il faut chercher l’explication. Le fait que nous observions la même chose pour l’urée et le sodium fait soit suspecter une modification de régime alimentaire avec la modification d’apport hydrique soit un effet du flux tubulaire. Son augmentation entrainerait une augmentation de la sécrétion tubulaire ou une diminution de la réabsorption tubulaire de certains solutés comme l’urée ou la créatinine. Il est très peu probable que ce soit le reflet d’un ralentissement de la dégradation de la fonction rénale dans le groupe hydratation. Ceci permettra de maintenir l’espoir pour les croyants.
Les bonnes nouvelles de ce papier sont que cet apport hydrique permet de diminuer la sécrétion d’ADH (mesure de la copeptine) et qu’il n’y a pas eu plus d’effets secondaires dans le groupe intervention que contrôle. Trois hyponatrémies dans le groupe hydratation contre une dans le groupe contrôle.
En pratique, cette étude ne soutient en aucun cas le conseil d’une augmentation de l’apport hydrique aux patients avec une insuffisance rénale chronique. Nous ne pouvons encore que dire:
« Suivez votre soif ».
Personne ne se lancera dans une nouvelle étude avec un DFG mesuré pour voir si boire beaucoup ralentit la dégradation de la fonction rénale, je le regrette vraiment. Quand les vendeurs d’eau, d’applications, de capteurs, voir de bouteille connectée vous vendrons leurs soupes, montrez cette étude et demandez leur pourquoi ils ne mettent pas un peu d’argent sur la table pour montrer l’utilité clinique de leurs formidables idées.




Il faut donc écouter son corps 🙂
Docteur j’avais une question, je fais 2 jus par jours constitués de fruits et légumes mixés avec de l’eau. Chaque jus fait environ 1.5L. Je ne consomme pas d’eau sous forme eau plate, mais uniquement mélangée à ces jus.
Est-ce que le corps sépare de lui-même cette eau pour l’utiliser, ou bien dois-je apporter au corps de l’eau sous forme liquide (séparément des jus donc) ?
Je fais cela depuis 5 ans et mes urines sont normales, mes bilans sanguins aussi, je suppose que je peux continuer ainsi?
Si vous n’avez pas soif, c’est que vous n’avez pas besoin de plus.
Intéressant cette étude !
Interressant, raz le bol des » faut boire 1litre et demi par jour » ..ben voyons que tu fasse 30kg ou 120 on devrait s’hydrater pareil , c’est absurde des qu’on l’énonce….
et tiens petite question , la sensation de soif apparait a partir de quand et a partir de quoi ? concentration de certains éléments ? osmolarité sanguine ? urinaire ? peut on avoir l’impression d’avoir soif sans être réellement » déshydraté » ?
Bonjour, je bois environ 6 litres d’eau par jour… en suivant ma soif !!! Sous traitement Jinarc depuis 14 mois : hors sujet ?
N’est ce pas dangereux de s’habituer à boire autant ? Lorsque je serai dialysée dans quelques années, il faudra limiter l’apport hydrique ? Ça me fait peur…
Bonjour. Merci pour ce report! Belle étude. La question parait réglée.
Il est habituel de déplorer l’absence de « vraie » mesure du DFG dans les études interventionnelles en néphrologie oui. Mais même si un industriel de l’eau en plastique venait à avoir la drôle d’idée de scier la branche sur laquelle il est assis en finançant un essai interventionnel sur l’apport en eau avec un critère primaire « DFG mesuré » il y aurait toujours le problème majeur de la validité externe de ce genre d’études : l’échantillon étudié serait probablement largement sous-représentatif de la population visée et donc la généralisation du résultat difficile. Prenons les patients que nous avons en consultation, il est déjà difficile d’en convaincre de participer à une étude du genre CKD-Rein avec des biais de recrutement déjà obligatoires, pour le DGF isotopique….Moi le CHU avec la médecine nucléaire c’est entre 1h et 2h d’accès quand ça roule bien. S’il fallait faire une étude avec ce genre d’examens je parie que moins de 5% des patients participeraient. Bref.
Sinon j’ai recherché récemment sur le même sujet, l’eau mais cette fois-ci dans la version « c’est pas bon » des recos de société savantes ou références d’études correctes sur le thème « quel apport en eau chez l’insuffisant cardiaque » car le message souvent matraqué en sortie d’hospitalisation ou ETP c’est pas de sel ni d’eau. Message rarement adapté individuellement au niveau de DFG ou même de natrémie…Bon je n’ai pas trouvé pas grand-chose à se mettre sous la dent.
Bonjour,
J’ai souvenir d’avoir lu, dans votre précédent blog il me semble (kystes et autres choses), que dans le cas de PKD, boire beaucoup d’eau pourrait avoir un effet assez similaire au tovalptan, c’est à dire limiter la croissance du volume des reins : est-ce que ma mémoire me joue des tours?
J’ai 34 ans et une PKD. Depuis toujours, je bois très peu (moins d’1L par jour toutes boissons confondues), et je culpabilise. Pensez-vous que dans le cas de PKD l’apport hydrique peu avoir un impact sur l’évolution de la maladie sur plusieurs décennies?
Merci par avance
Excellent 🙂 oui cet article mérite la publicité que vous en faite. Il y a une telle pression marketing de ces gens qui nous vendent du plastique avec un peu d’eau dedans!