Nous vivons dans une société qui pense que plus, c’est toujours mieux, plus vite, plus haut, plus fort, plus de croissance, plus d’argent, plus d' »IA », plus, plus, plus.

Ceci a un retentissement en santé, c’est l’angoisse de manquer de quelques choses. Je ne reviendrai pas sur le drame du toujours plus d’eau, qui en dehors de conduire à plus d’hyponatrémie, n’a jamais soigné grand chose en dehors des infections urinaires et de la lithiase avec un niveau de preuve qui n’est pas délirant. Je ne discuterai pas à nouveau d’hydratis. Comme j’habite dans une grande ville, je passe devant des pharmacies et parfois j’y rentre et je suis toujours époustouflé par la quantité de compléments alimentaires et autres poudres de perlinpinpin en vente libre. Je suis encore plus fasciné quand un pharmacien conseille une de ces boites magiques à un patients qui est fatigué avec un DFG à 10 ml/mn et pas très loin de la dialyse. La fatigue est le symptôme le plus fréquent dans la maladie rénale chronique et malheureusement nous sommes très mauvais pour répondre à cette plainte, en dehors de dire faites de l’exercice physique et tenter d’optimiser l’acidose et l’anémie sans un niveau de preuve très probant. Si j’avais des moyens, je partirai bien sur le sujet de l’asthénie au cours de la maladie rénale chronique.
Parmi les compléments qui s’affichent, celui qui occupe une place importante, car le plus méconnu des cations, c’est sa seigneurie le magnésium.

Si vous entrez dans une pharmacie et que vous dites « Je suis fatigué. », il y a une probabilité non nulle qu’on vous propose du magnésium. La carence en magnésium est loin d’être rare dans la population générale, mais il est toujours nécessaire de la documenter par un dosage de magnésémie totale dans le sang (pas d’intra érythrocytaire ni de libre). On parle d’hypomagnésémie quand elle est inférieure à 0,75 mmol/L et elle est responsable de symptomes quand elle passe sous les 0,5 mmol/L. Si vous cherchez une bonne revue en français sur l’hypomagnésémie je vous conseille celle-ci. Vous me direz que c’est probablement pas bien grave de prendre du magnésium en pilule, même si on en manque pas. C’est un argument classique des vendeurs de médecines complémentaires si ça ne fait pas de bien, ça ne peut pas faire de mal. Les choses sont un peu plus compliquées que ce raccourci. Deux articles récents de l’European Heart Journal illustrent les choses assez bien et l’éditorial d’accompagnement est remarquable.
Le premier article a repris un essai randomisé dans l’insuffisance cardiaque, GALACTIC HF. Les auteurs ont regardé l’association entre leur critère principal de jugement (composite première épisode d’insuffisance cardiaque et mortalité cardiovasculaire) et la magnésémie mesurée à l’inclusion et à un an. Ils ont étudié uniquement les patients inclus en ambulatoire soit 6147 personnes, a un an il reste 4947 patients. La magnésémie est mesurée en centralisé. La normale pour leur laboratoire est de 0,75 à 0,95 mmol/L. L’hypomagnésémie est définie par une valeur <0,75 mmol/L et les auteurs parlent d’hypermagnésémie quand elle est supérieure à 0,95 mmol/L. Il y a trois groupes, HypoMg (n= 1082) (inclusion: 0,68+/-0,06 mmol/L, à un an: 0,74+/-0,11), NormoMg (n= 4410) (inclusion: 0,85+/-0,05 mmol/L, à un an: 0,85+/-0,09), HyperMg (n = 655) (inclusion: 1,02+/-0,06 mmol/L, à un an: 0,95+/-0,10).
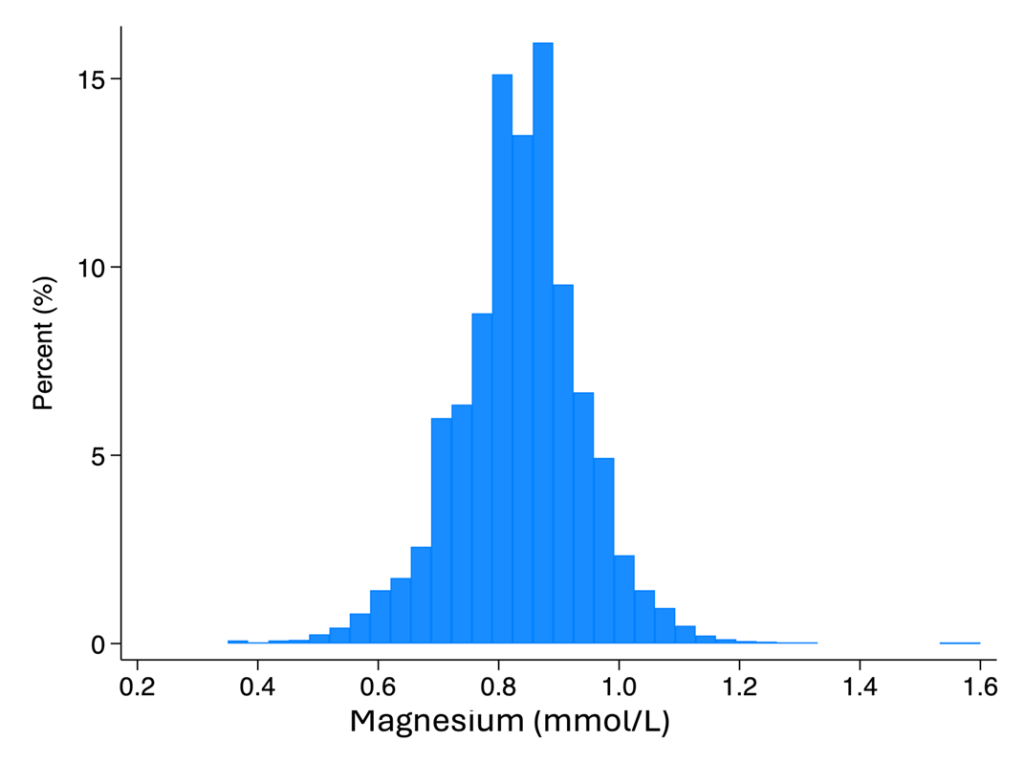
Les caractéristiques cliniques et biologiques des trois groupes sont très différentes. Celle qui explique probablement la magnésémie plus haute est le débit de filtration glomérulaire dans le groupe HyperMg est à 44 ml/mn/1,73m2 (médiane) vs 60 et 62 pour les normo et les hypo. Je ne suis pas un grand spécialiste de l’insuffisance cardiaque mais mon sentiment est que le groupe hyperMg est un peu plus grave que les autres. Je laisse les cardiologues passant par là le confirmer.
Les résultats sont plus de survenue d’événements dans le groupe hyperMg comme vous pouvez le voir que ce soit en composite ou en événement individuel. L’hypomagnésémie ne semble avoir aucun effet sur les critères d’évaluation.
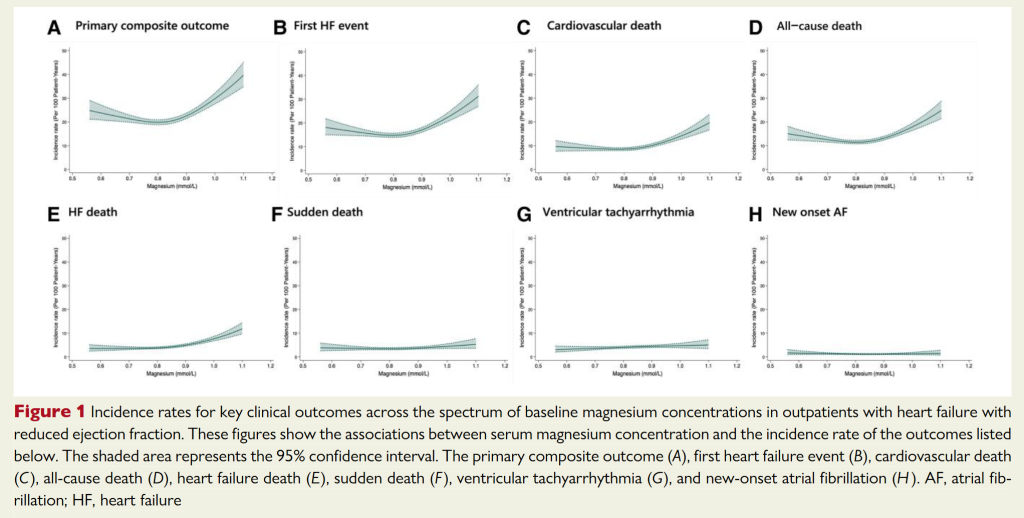
Après ajustement pour le DFG (modèle a), l’effet persiste et reste significatif pour l’hyperMg par contre après un ajustement plus large (modèle b) si la tendance persiste ce n’est plus significatif.
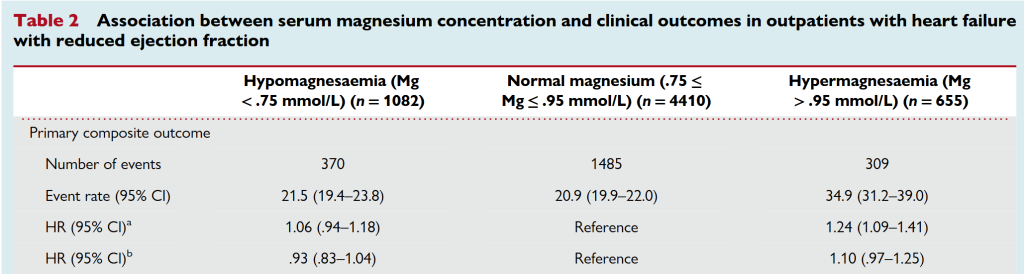

L’absence d’effets délétères associés à l’hypoMg ne donne pas envie de la corriger en apportant des médicaments. Concernant l’hyperMg, je ne me précipiterai pas pour la faire baisser avec du patiromer, chez les insuffisants cardiaques.
Le deuxième article est une étude observationnelle de la cohorte des vétérans US. Il y aura quasi exclusivement des hommes. Les auteurs ont essayé de répondre à la question, est ce que l’apport en magnésium est bénéfiques chez les patients avec une insuffisance cardiaque? Le design est robuste avec une sélection de patients hypomagnésémiques (<0,7 mmol/L) puis ceux avec une insuffisance cardiaque prenant ou ne prenant pas de magnésium et ensuite un choix des patients insuffisants cardiaques en fonction des périodes de temps en équilibrant les groupes pour avoir une bonne représentation des différentes périodes de traitement de l’IC de 2001 à 2023. Il est enfin appliqué un score de propension qui prend en compte 71 variables pour avoir deux groupes équilibrés de 10 549 patients insuffisants cardiaques hypomagnsémiques l’un prenant du magnésium, l’autre non. Le critère principal est un composite: hospitalisation pour une poussée d’insuffisance cardiaque ou décès toute cause à un an. Bien évidement, on utilise les codes hospitaliers sauf pour les valeurs biologiques.
Les patients ont en moyenne 70 ans, une magnésémie à 0,57 mmol/L et un DFG à 67 ml/mn/1,73m2 (+/-23). 26% des patients ont une FE<40%. 3 % sont des femmes et 17% des afro américains. La dose médiane de magnésium est de 420 mg pour une durée médiane de 247 jours (90-660).
Donnez du magnésium à des patients insuffisants cardiaques hypomagnésémiques (<0,7 mmol/L) est associé à une réduction de mourir et d’être hospitalisé. Plus l’hypoMg est profonde mieux ça marche (c’est dans les supplementary data).
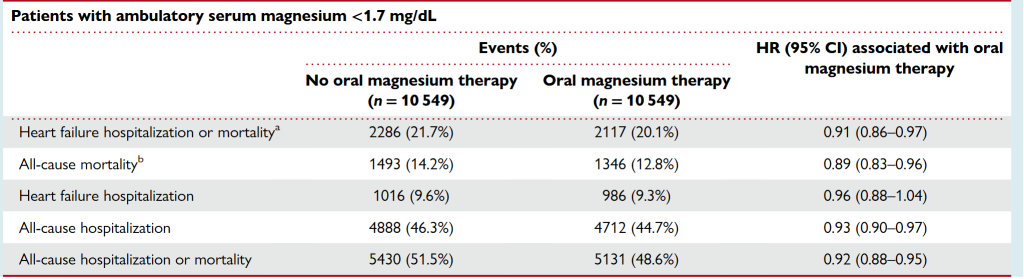
Dans le travail précédent, l’hypomagnésémie n’avait pas d’effet délétère. On ne savait pas si il y avait une supplémentation ou pas. Ici on observe même si on ajuste. Le fait d’avoir du magnésium pourrait juste révéler que les médecins de ces patients sont plus attentifs et soignent mieux les patients. On voit pas un effet du magnesium mais un effet de la qualité du soin à travers un proxy qui est l’apport en Mg quand les patients en manque. Ceci peut aussi être du à un effet bénéfique du magnésium. Il est impossible de conclure. C’est une limite d’une étude observationnelle même avec de beaux raffinements statistiques.
Les auteurs ont ensuite fait le même travail dans une cohorte non hypomagnésémique de (0,7 à 0,95 mmol/L). L’apport en magnésium s’associe à un effet délétère, augmentation du risque d’hospitalisations pour insuffisance cardiaque mais pas de la mortalité toute cause (petite tendance). Vous noterez que la taille du groupe est deux fois plus petite que la précédente responsable d’une perte de puissance.
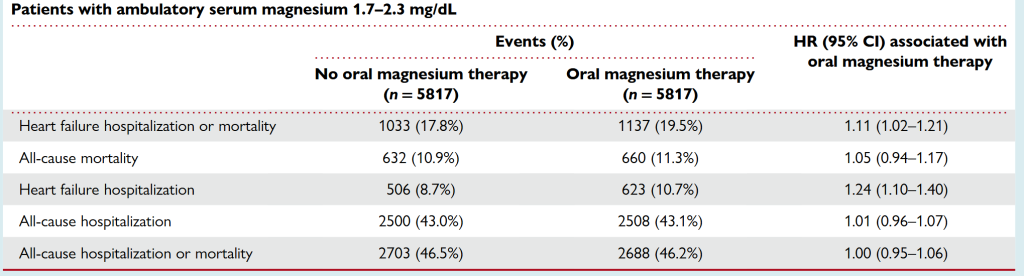
Les auteurs nous donnent ensuite une jolie figure. Elle illustre que sous 0,61 mmol/L de magnésémie, il y a un bénéfice sur la survie de la supplémentation, alors qu’au dessus de 0,86 mmol/L la mortalité pourrait augmenter. Entre ces deux valeurs, l’effet de l’apport en magnésium est neutre. Pour le risque d’hospitalisations pour insuffisance cardiaque, le bénéfice apparait pour la supplémentation quand la magnésémie passe sous les 0.53 mmol/l alors que le risque d’hospitalisation augmente quand on substitue au dessus de 0,7 mmol/l entre les deux le risque est neutre.
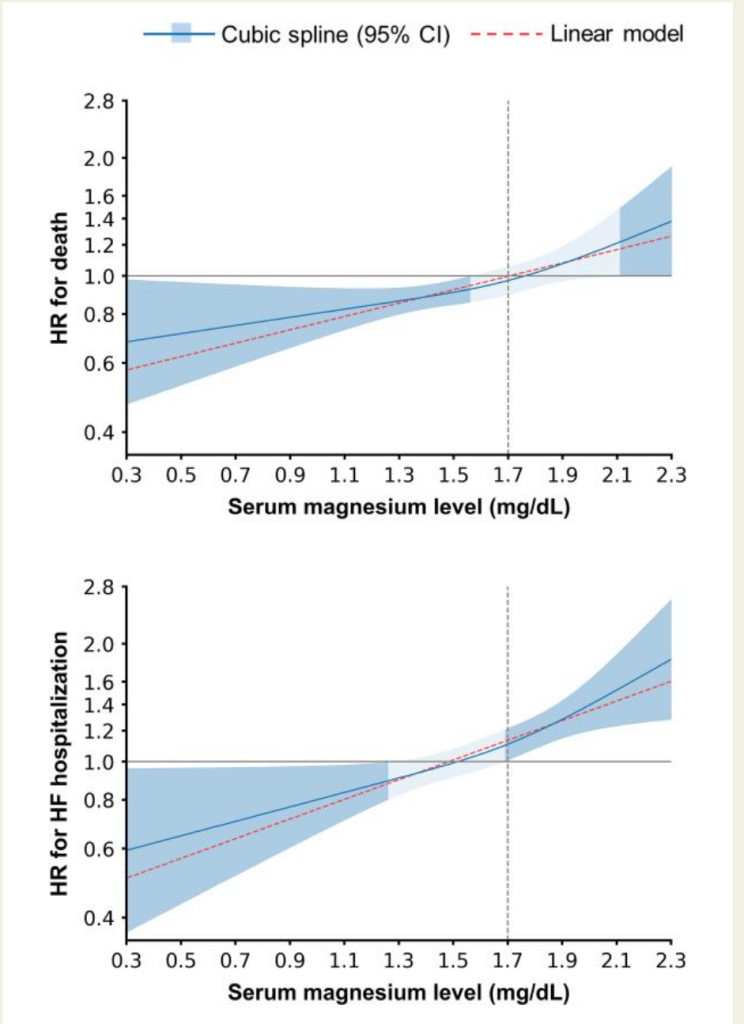
La conclusion des auteurs est qu’un apport en magnésium devrait être proposé aux insuffisants cardiaques quand la concentration plasmatique est inférieure à 0,66 mmol/L, ce qui est supporté par l’étude précédente où il n’y a pas de risque, et évité quand elle est supérieure à 0,75 mmol/L, ce qui est soutenu par les données de GALACTIC-HF.
Je ne sais pas ce que feront les cardiologues de ces articles, probablement pas grand chose. Pour moi, ils illustrent bien qu’apporter des supplémentations sans raison ne parait pas une bonne idée du moins pour le magnésium et j’ai tendance à le penser pour tous les ions, vitamines ou oligoéléments et plus largement la perfusion pour attendre à l’hopital. Il faut garder en tête qu’aucun apport sous forme de comprimés, gélules, gouttes, sirops ou je ne sais quoi est anodin et dénué de tout risque. Il parait évident que ces produits n’ont rien à faire en vente libre surtout à des personnes avec des maladies chroniques qui sont plus fragiles. J’ai tendance à déconseiller ces compléments alimentaires ou cocktail de vitamines et minéraux. Parfois je suis faible et je dis oui. La lecture de ces articles me ramène dans le droit chemin.
Si vous êtes fatigué avant de prendre du magnésium, dosez le, surtout, si vous avez une maladie cardiaque ou rénale. Ne pensez pas que le magnésium est magique. Il peut être utile quand on en manque, comme associé à des risques quand on en a pas besoin.


Pour des extrasystoles banales, mon cardiologue m’a proposé du magnésium « ça ne vous fera pas de mal ». J’ai dosé ma magnésémie avant : elle était vraiment normale. J’ai quand-même suivi le conseil et pris du magnésium. Au bout d’une semaine j’étais réveillée par des crampes dans les mollets la nuit. J’ai arrêté le magnésium et les crampes ont disparu un peu après… Mon cardiologue aurait dû lire votre billet !