L’hyperuricémie (>420 µmol/l chez l’homme et >360 µmol/l chez la femme) est fréquente au cours de la maladie rénale chronique. Le rein est l’organe permettant l’élimination de ce déchet, produit du métabolisme des bases puriques.
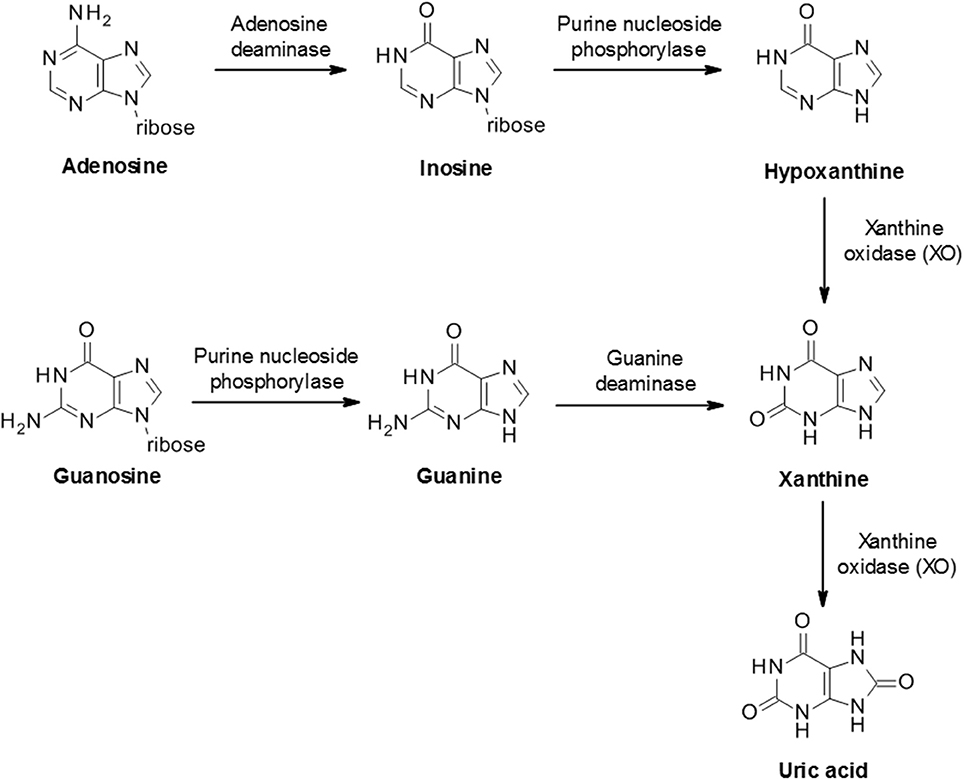
Nous n’avons pas d’uricase, nous accumulons ce métabolite, aux intéressantes propiétés antioxydantes, contrairement à la majorité des mammifères qui produiront de l’allantoine.
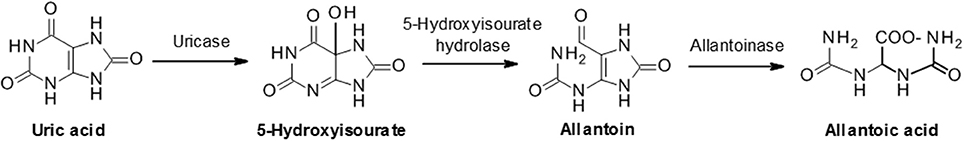
Depuis des lustres, des médecins sont tentés de traiter l’hyperuricémie asymptomatique grâce aux inhibiteurs de la xanthine oxydase (XO) en pensant qu’ils font de la néphroprotection. Je n’ai jamais compris pourquoi, sauf peut être ce sentiment de bonheur de normaliser une valeur sur le bilan et de montrer au patient son génie. De nombreuses études épidémiologiques retrouvent une association entre hyperuricémie et dégradation de la fonction rénale. Ce n’est pas très original. Les fonctions tubulaires sont altérées dans la maladie rénale chronique (MRC) précocement et probablement plus que nous ne pouvons l’estimer avec la mesure du débit de filtration glomérulaire (DFG). Le tubule proximal jouant un rôle majeur dans son élimination, les modifications de l’acide urique sont peut être simplement un reflet de sa fonction.
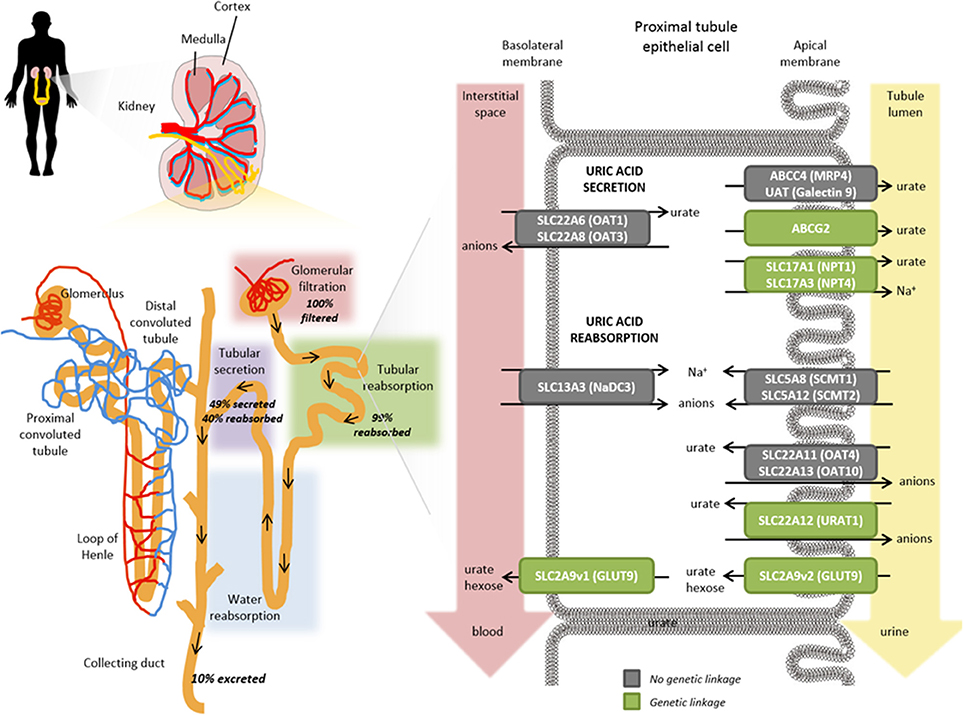
Il est possible que l’uricémie soit un bon biomarqueur du risque de progression de la MRC, mais encore une fois association n’est pas causalité. Si vous voulez en savoir plus sur la physiologie de l’acide urique je vous conseille cette revue en accès libre, bien faite où j’ai pris les trois illustrations précédentes.
Pour répondre à la question est ce que diminuer l’acide urique va permettre de ralentir la dégradation de la fonction rénale, l’approche la plus logique est de réaliser un essai randomisé comparant un médicament diminuant l’uricémie à un placebo et voir si au bout d’un certain temps le groupe prenant la molécule active voit sa fonction rénale diminuer moins vite. Le résultat d’un tel essai vient d’être publié par une équipe japonaise. En pratique prendre du febuxostat pendant 108 semaines n’a pas d’effet bénéfique ou néfaste sur la fonction rénale. Ce résultat devrait suffire à dire pas besoin de traiter les hyperuricémies asymptomatiques.

On me rétorquera que d’autres petits essais marchent. Je conseille à ces amoureux de l’allopurinol de bien lire l’article, ils en reviendront. Pour ceux pensant que ça marche sur le contrôle de la pression artérielle, je renvoie à ce très bel article. Je sais que mes arguments ne convaincront pas les amoureux de l’intervention à tout crin, les patients progressent pas assez, la dose est pas suffisante, 400 patients c’est pas assez, etc. Je vais sortir l’artillerie lourde.
J’adore la randomisation mendélienne, pour ceux qui veulent une explication sur comment ça marche, je les renvoie à cette note. C’est un outil puissant et d’une redoutable efficacité, surtout quand on a une génomique puissante, ce qui est le cas pour l’acide urique. Une analyse recherchant un lien de causalité entre uricémie et risque de maladie rénale chronique vient d’être publiée. Elle répond, à mon humble avis, de façon définitive à la question. Les auteurs ont utilisés 26 SNPs ayant un impact sur l’uricémie, ils ont étudiés 7 populations différentes (750 000 personnes à la louche) pour la relation uricémie-DFG et MRC et une population pour la relation uricémie-goutte. Ils ont utilisé sept techniques de randomisation mendélienne pour être sur de leurs résultats. La méthodologie est en béton armé. Je ne pense pas qu’il sera possible de faire mieux.
Le résultat est sans appel, il n’y aucun lien de causalité entre augmentation de l’uricémie et dégradation du DFG (eGFR) ou risque de maladie rénale chronique (CKD).
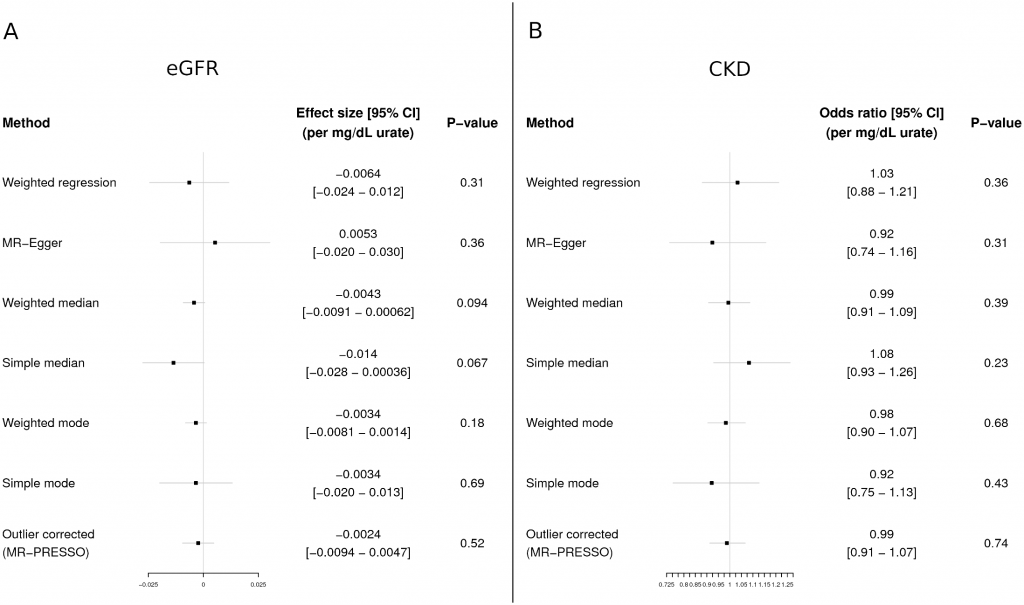
Pour la goutte, en utilisant la même méthodologie, il y a bien un lien de causalité entre augmentation de l’acide urique et risque de goutte.
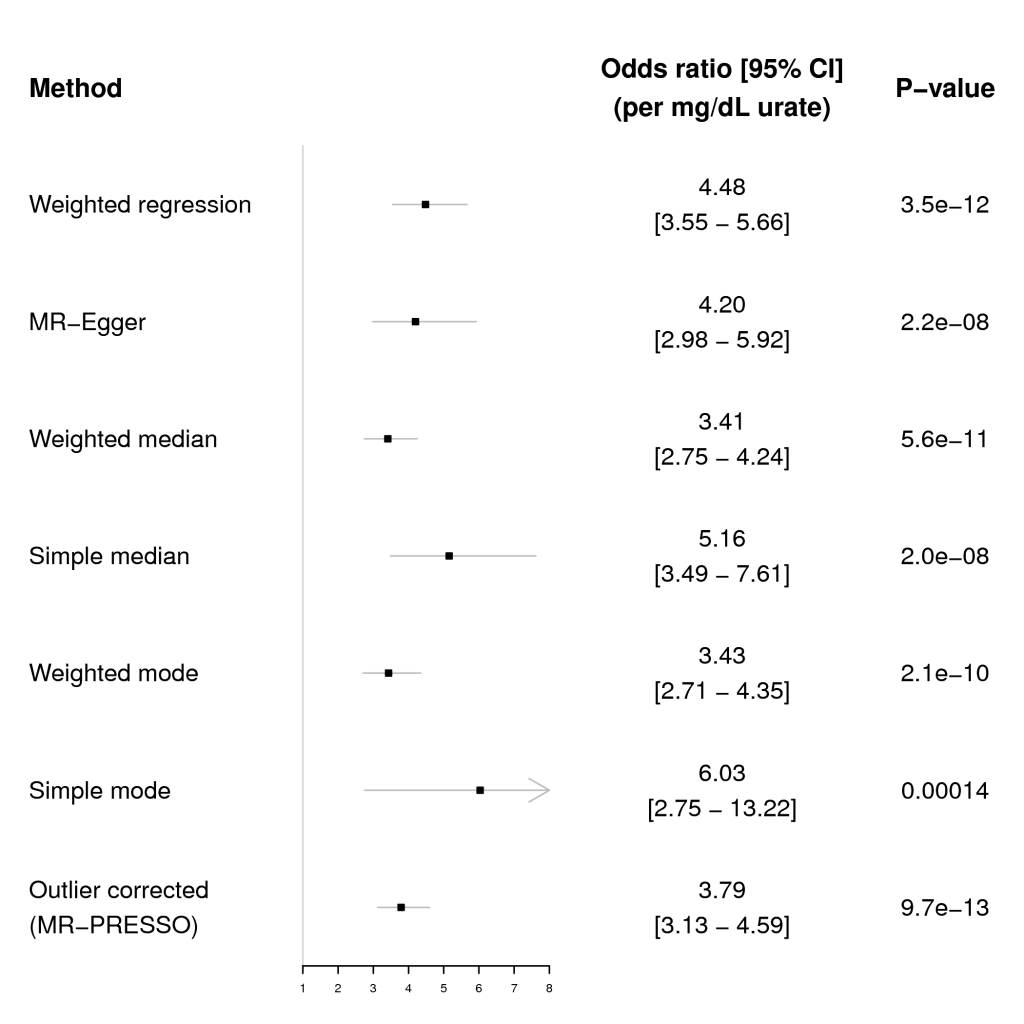
Les auteurs ont analysés avec une approche classique d’épidémiologie l’association entre uricémie et dégradation de la fonction rénale. Il retrouve les résultats habituels d’association. Ceci leur permet de dire que leur étude à une puissance de plus de 99% avec un risque alpha de 5% pour détecter un lien de causalité uricémie-altération de la fonction rénale au niveau retrouvé dans l’étude épidémiologique classique. Le risque de ne pas avoir identifié un lien est minime.

Cet article clos le débat de façon définitive sur la possibilité d’une relation de causalité entre uricémie et risque de maladie rénale chronique. L’hyperuricémie n’est pas responsable d’une insuffisance rénale chronique. Elle participe sans aucun doute à l’insuffisance rénale aiguë dans le syndrome de lyse tumorale mais c’est un autre sujet. A l’heure actuelle, il n’y a donc aucune raison de traiter une hyperuricémie asymptomatique (chez un patient n’ayant pas présenté une crise de goutte) pour faire de la néphroprotection. L’allopurinol n’est pas une molécule anodine, avec un risque de réaction allergique (fréquence de 1/1000) qui peuvent conduire au décès. Pour avoir eu la malchance d’en avoir vu un syndrome de stevens-johnson secondaire à une prescription d’allopurinol pour rien, je vous assure que vous réfléchissez toujours sur la pertinence de la prescription (plus de 2 crises de goutte par an). Je vous rappelle que chez les patients d’origine asiatique, avant de prescrire de l’allopurinol, il est nécessaire de rechercher l’allèle de susceptibilité HLA-B*5801. L’alternative est le febuxostat, lui aussi n’est pas sans risque, je vous rappellerais juste l’augmentation du risque de mortalité dans l’étude CARES pour le groupe febuxostat vs allopurinol.

J’espère vous avoir convaincu, traiter l’hyperuricémie n’est pas anodin. La décision doit être mûrement réfléchi, le but n’est pas d’avoir un bilan strictement normal mais de faire prendre le moins de risque au patient. En discutant avec lui, il sera possible de déterminer au mieux la balance bénéfice risque. La meilleure chose à faire est de ne demander une uricémie que si votre patient présente une crise de goutte. L’uricémie peut être utile pour documenter un SIADH, un syndrome de Fanconi ou le risque de lyse tumorale mais ces situations sont rarement rencontrées en soins de premiers recours. Il s’agit de mon moment « Less is more » grâce à la génomique.

c’est clair et pertinent pour ma future pratique ! merci 😉
Bonsoir.
Les japonais traitent les sujets non symptomatiques mais à haut risque cardio-vasculaire. Mais je suis d’accord qu’allopurinol comme febuxostat ne sont pas des traitements anodins.
Wow ! excellent, merci beaucoup !
Entièrement d’accord pour ne pas prescrire d’allopurinol si ça ne sert à rien. Mais que reste-t-il de l’approche hygiéno-diététique ? A part assainir l’alimentation du patient (plus ou peu d’alcool, diminution de la ration de viande), a-t-elle un intérêt réel en cas d’hyperuricémie isolée sans autre trouble métabolique ?
bonjour, mon propos à consonance hygiéniste est qu’il bon pour la santé de réduire la consommation d’alcool (toxique inutile) et de viande (rouge)
à faire lire aux oncologues et hématologue
Patrice CARDE
Mais comment vais je pouvoir démontrer mon génie maintenant ?
Je relis cette excellente note car je m’intéresse au sujet en ce moment. Je retiens donc que sans crise articulaire aigüe, il ne faut pas doser l’ac urique dans le plasma. J’ai bon ?
Info, en me baladant sur le pubmed de l’ac urique, j’ai vu qu’il y avait des troubles du métabolisme des bases puriques dans la maladie bipolaire. J’aime bien quand les gens font des ponts entre plusieurs disciplines.
En pratique on dose l’acide urique devant une crise de goutte et pour le suivi préventif, devant un risque de syndrome de lyse tumorale, dans le bilan d’une hyponatrémie, devant une acidose métabolique à trou anionique normal, le bilan d’une néphrite interstitielle ou d’une insuffisance rénale pas très claire.
Pour le reste à mon avis pas d’intérêt.
Ping : Uricémie et crises de goutte | PerrUche en Automne